تالاسمی ؛ بررسی علائم، علل و روشهای درمان
تالاسمی یک نوع بیماری خونی ارثی است که بر توانایی بدن در تولید هموگلوبین و سلولهای قرمز خون تأثیر میگذارد. فرد مبتلا به تالاسمی تعداد گلبولهای قرمز و هموگلوبین بسیار کمی دارد و گلبولهای قرمز خون باقیمانده او ممکن است بسیار کوچک باشند. این وضعیت در برخی افراد بهصورت خفیف و در برخی بهصورت شدید رخ میدهد که در این حالت میتواند تهدیدکننده زندگی فرد باشد. سالانه حدود ۱۰۰ هزار نوزاد با انواع شدید تالاسمی متولد میشوند. این بیماری بیشتر در نژاد مدیترانهای، آسیای جنوبی و آفریقایی دیده میشود. در ادامه با معرفی انواع، علائم، علل، روشهای تشخیص و درمان تالاسمی همراه ما باشید.
انواع مختلف تالاسمی
تالاسمی در دو نوع اصلیِ آلفا و بتا وجود دارد که در ادامه آنها را بهطور کامل برای شما تشریح خواهیم کرد:
تالاسمی آلفا
در تالاسمی آلفا، هموگلوبین به اندازه کافی پروتئین آلفا تولید نمیکند. این نوع از بیماری تالاسمی در آفریقا، خاورمیانه، هند، جنوب شرقی آسیا و جنوب چین شایع واست و البته به مقدار کمتری در مدیترانه هم مشاهده میشود. در حالت کلی، چهار نوع تالاسمی آلفا وجود دارد که به انواع خفیف تا شدید تقسیم میشوند. در حقیقت شما دو ژن از پدر خود و دو ژن دیگر از مادر خود دریافت میکنید و شدت تالاسمی به تعداد ژنهای معیوب یا جهشیافته شما بستگی دارد. اگر از این ژنهایی که به ارث میبرید:
یک ژن معیوب باشد: هیچ علائمی نداریداما حامل بیماری بهحساب میآیید؛ یعنی میتوانید تالاسمی را به فرزندان خود انتقال دهید.
دو ژن معیوب باشد: به بیماری تالاسمی خفیف مبتلا هستید. این وضعیت ممکن است بهعنوان آلفا تالاسمی مینور هم شناخته شود.
سه ژن معیوب باشد: به بیماری هموگلوبین H (نوعی کمخونی مزمن) مبتلا هستید. علائم و نشانههای تالاسمی در این نوع بیماری، متوسط تا شدید است و افراد مبتلا در طول زندگی خود به تزریق منظم خون نیاز خواهند داشت.
چهار ژن معیوب باشد: در این شرایط به آلفا تالاسمی ماژور (شدیدترین شکل آلفا تالاسمی) مبتلا شدهاید. این وضعیت موجب ایجاد هیدروپس جنین ( یک بیماری جدی که در آن مایعات در قسمتهایی از بدن جنین جمع میشود) خواهد شد. توجه داشته باشید که جنینی با چهار ژن معیوب یا جهشیافته نمیتواند هموگلوبین طبیعی تولید کند و بعید است حتی با انتقال خون زنده بماند.
تالاسمی بتا
برای ساختن زنجیرههای بتاگلوبین به دو ژن گلوبین نیاز است که هر یک از آنها را از پدر و مادر خود دریافت میکنید. در صورتی که یک یا هر دو ژن معیوب باشند، تالاسمی بتا رخ میدهد. شدت این بیماری به تعداد ژنهای جهشیافته بستگی دارد. در ادامه به انواع تالاسمی بتا اشاره خواهیم کرد:
یک ژن معیوب: در صورتی که یک ژن معیوب باشد، بتا تالاسمی مینور ایجاد میشود.
دو ژن معیوب: در این وضعیت، ممکن است علائم متوسط یا شدید رخ دهد. در صورتی که هر دو ژن جهشیافته یا معیوب باشند، تالاسمی ماژور به وجود میآید.
تالاسمی بتا بیشتر در میان افراد مدیترانهای دیده میشود و شیوع آن در شمال آفریقا، غرب آسیا و جزایر مالدیو بیشتر است.
علائم تالاسمی
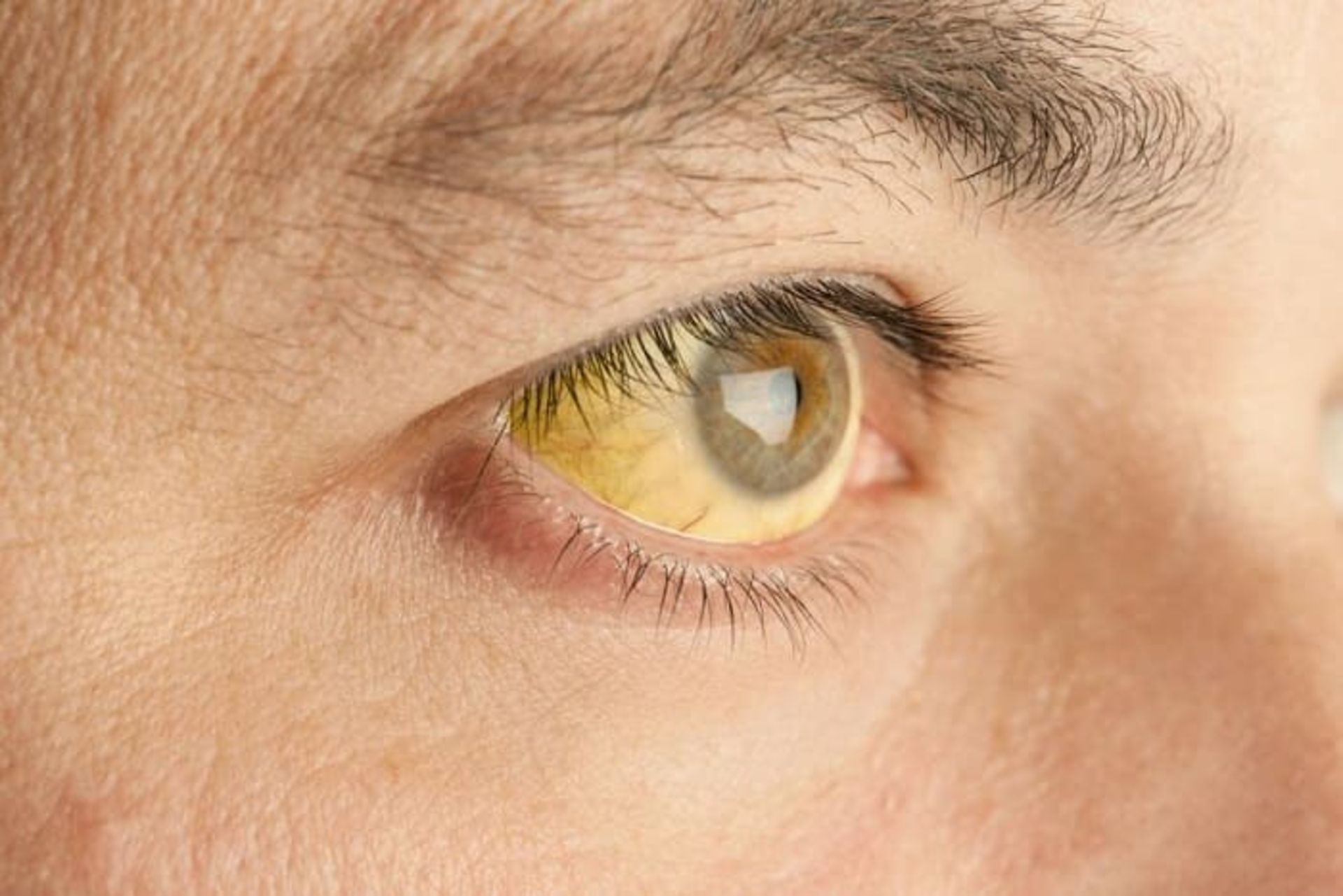
علائم تالاسمی بسته به نوع آن متفاوت است. علائم در بیشتر نوزادان مبتلا به تالاسمی بتا و برخی از انواع تالاسمی آلفا تا سن ۶ ماهگی نشان داده نمیشود. این وضعیت بدین دلیل رخ میدهد که نوزادان دارای نوع دیگری از هموگلوبین هستند که با نام هموگلوبین جنینی شناخته میشود. هموگلوبین طبیعی بعد از ۶ ماهگی نوزاد شروع به جایگزینی نوع جنینی میکند و علائم ممکن است شروع شود. در حالت کلی، علائم تالاسمی میتواند شامل موارد زیر باشد:
- زردی و رنگپریدگی پوست
- خوابآلودگی و خستگی
- درد قفسه سینه
- سردی دست و پا
- تنگی نفس
- گرفتگی عضلات پا
- تندی ضربان قلب
- کاهش اشتها و تغذیه ضعیف
- تأخیر در رشد
- سردرد
- سرگیجه و ضعف
- حساسیت بیشتر به عفونت
یکی دیگر از علائم این بیماری را میتوان تغییر شکل اسکلت در اثر تلاش بدن برای تولید مغز استخوان بیشتر دانست.
از آنجایی که هیچ راه طبیعی جهت حذف آهن در بدن وجود ندارد، تزریق مکرر خون میتواند منجر به تجمع بیش از حد آهن شود و وضعیتی به نام «افزایش غیر طبیعی آهن» به وجود آورد؛ البته آهن ممکن است در اثر انتقال خون هم تجمع یابد. آهن زیاد میتواند به بافتها و ارگانهایی مانند طحال، قلب و کبد آسیب برساند. بیماران مبتلا به هموگلوبین H به احتمال زیاد دچار سنگ صفرا و بزرگ شدن طحال خواهند شد. در صورتی که عوارض تالاسمی بدون درمان رها شود، میتواند منجر به نارسایی عضو شود.
دلایل ایجاد تالاسمی
پروتئین هموگلوبین اکسیژن را به سلولهای خون منتقل و مغز استخوان از آهن دریافتی از غذا برای تولید هموگلوبین استفاده میکند. در افراد مبتلا به تالاسمی، مغز استخوان به اندازه کافی هموگلوبین سالم یا سلولهای قرمز خون تولید نمیکند و این وضعیت در بعضی انواع آن، منجر به کمبود اکسیژن و در نتیجه کمخونی و خستگی میشود. افراد مبتلا به تالاسمی خفیف ممکن است نیاز به هیچ درمانی نداشته باشند؛ اما افراد مبتلا به انواع شدید این بیماری، باید بهطور منظم انتقال خون انجام بدهند.
روشهای تشخیص تالاسمی
تالاسمی متوسط تا شدید معمولا تا سن ۲ سالگی قابل تشخیص است. ابتلا به تالاسمی در اغلب مواقع بهسادگی با انجام آزمایش خون تشخیص داده میشود. در ادامه به معرفی روشهای تشخیص این بیماری خواهیم پرداخت:
شمارش کامل سلولهای خون (CBC): این روش میتواند سطح هموگلوبین و گلبولهای قرمز خون را بررسی کند.
تعداد رتیکولوسیتها: رتیکولوسیتها در حقیقت به گلبولهای قرمز خون تازه تولیدشده و نسبتا نابالغ اشاره دارد. انجام این کار موجب اندازهگیری سرعت تولید سلولهای قرمز خون یا رتیکولوسیتها توسط مغز استخوان میشود. بین ۱ تا ۲ درصد از سلولهای قرمز خون یک فرد سالم را رتیکولوسیت تشکیل میدهد.
آهن: بررسی مقدار آهن خون به پزشک کمک میکند تا علت کمخونی اعم از تالاسمی یا فقر آهن را تشخیص دهد. علت ابتلا به تالاسمی به کمبود آهن خون مربوط نمیشود.
آزمایش ژنتیک: تجزیه و تحلیل DNA به بررسی ابتلای فرد به تالاسمی یا وجود ژنهای معیوب خواهد پرداخت.
آزمایش قبل از تولد: انجام این آزمایش که پیش از تولد نوزاد انجام میشود، نشاندهنده ابتلای جنین به تالاسمی و بررسی شدت آن است.
نمونهبرداری از پرزهای جفتی (CVS): این آزمایش برای بعضی از زنان باردار تجویز میشود که در آن از پرزهای جفتی جنین نمونهبرداری میکنند. این آزمایش معمولا در هفته یازدهم بارداری انجام میشود.
آمنیوسنتز: در این روش (معمولا در هفته شانزدهم بارداری) نمونه کوچکی از مایع آمنیوتیک برای آزمایش گرفته میشود. مایع آمنیوتیک همان مایعی است که جنین را احاطه میکند.
روشهای درمان تالاسمی
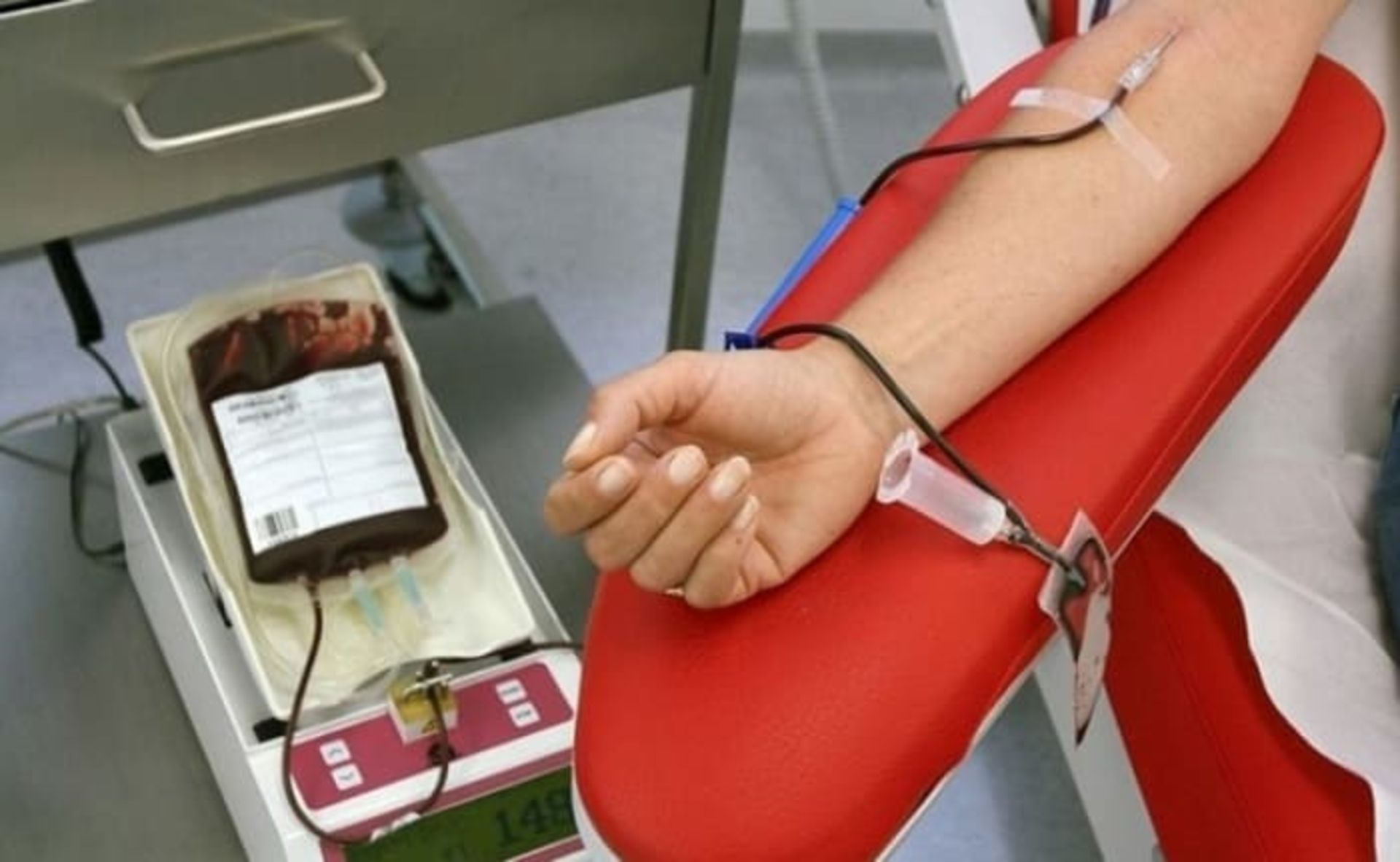
درمان این بیماری به نوع و شدت آن بستگی دارد. در ادامه به روشهای درمان تالاسمی اشاره خواهیم کرد:
انتقال خون: انتقال خون میتواند سطح هموگلوبین و گلبولهای قرمز خون را افزایش دهد. بیماران مبتلا به تالاسمی ماژور، سالانه به هشت تا دوازده تزریق و کسانی که تالاسمی خفیفتری دارند، هر سال به هشت مورد تزریق نیاز دارند که ممکن است در زمان استرس، بیماری یا عفونت بیشتر شود.
کلات آهن: این روش شامل حذف آهن اضافه از جریان خون است. گاهی اوقات انتقال خون باعث افزایش آهن میشود و این شرایط میتواند به قلب و سایر اعضای بدن آسیب برساند. برای درمان این بیماران ممکن است دفروکسامین تجویز شود؛ این دارو هم بهصورت تزریق زیر پوستی و هم از راه دهان قابل مصرف است.
بیمارانی که تزریق خون و کلات انجام میدهند ممکن است به مکملهای اسیدفولیک نیاز داشته باشند؛ زیرا مصرف این دارو به رشد گلبولهای قرمز خون کمک میکند.
پیوند مغز استخوان یا سلول بنیادی: سلولهای مغز استخوان در حقیقت سلولهای قرمز و سفید خون، هموگلوبین و پلاکت تولید میکنند؛ به همین دلیل در موارد شدید پیوند از یک اهداکننده سازگار ممکن است یک درمان مؤثر باشد.
جراحی: این روش میتواند برای اصلاح ناهنجاریهای استخوان لازم باشد.
ژن درمانی: دانشمندان در حال بررسی روشهای ژنتیکی مختلف برای درمان تالاسمی هستند؛ اما به نظر میرسد این روش شامل قرار دادن ژن بتاگلوبین طبیعی در مغز استخوان بیمار یا استفاده از دارو برای فعالسازی مجدد ژنهای تولیدکننده هموگلوبین جنین باشد.
عوارض تالاسمی
افراد مبتلا به تالاسمی ممکن است دچار عوارض متعددی شوند که در ادامه به آنها اشاره خواهیم کرد:
آهن اضافه
این وضعیت ممکن است به دلیل تزریق مکرر خون یا خود بیماری رخ دهد. آهن اضافه در خون، خطر ابتلا به هپاتیت، فیبروز و سیروز را افزایش میدهد. مقدار بیش از حد آهن در خون، در کار غده هیپوفیز اخلال ایجاد میکند و ممکن است در بلوغ و رشد کودک مشکلاتی به وجود آورد که در نهایت میتواند به دیابت و کمکاری یا پرکاری تیروئید منجر شود. آهن اضافه در خون همچنین خطر ابتلا به آریتمی و نارسایی احتقانی قلب را افزایش خواهد داد.
آلوایمونیزاسیون
در برخی مواقع سیستم ایمنی بدن فرد به هنگام انتقال خون، نسبت به خون جدید واکنش نشان میدهد و سعی در ازبینبردن آن دارد. برای جلوگیری از بروز این نوع مشکلات، باید گروههای خونی دقیقا با هم مطابقت داشته باشند.
بزرگی طحال
طحال گلبولهای قرمز خون را بازیابی میکند و ازآنجاکه شکل سلولهای قرمز خون در افراد مبتلا به تالاسمی ممکن است غیر طبیعی باشد، بازیابی آنها برای طحال دشوارتر است. در حقیقت سلولها در طحال جمع و باعث رشد و بزرگ شدن آن میشوند. بزرگ شدن طحال میتواند بیش از حد ادامه پیدا کند و در نتیجه سلولهای خونی سالم را که بیمار در هنگام تزریق دریافت میکند، از بین ببرد. گاهی ممکن است بیمار به جراحی طحال یا برداشتن طحال نیاز داشته باشد؛ البته این مورد کمتر رایج است؛ زیرا برداشتن طحال میتواند عوارض دیگری بهدنبال داشته باشد.
عفونت
برداشتن طحال احتمال عفونت را بیشتر میکند و تزریق منظم، خطر ابتلا به بیماری منتقله از طریق خون را افزایش میدهد.
تغییر شکل استخوان
در برخی موارد، مغز استخوان از هم باز و باعث تغییر شکل استخوانهای اطراف آن، بهویژه استخوانهای جمجمه و صورت میشود. در این شرایط استخوان میتواند شکننده شود و خطر شکستگی را افزایش دهد.
زندگی با تالاسمی
افراد مبتلا به تالاسمی بسته به نوع بیماری که به آن مبتلا هستند، ممکن است بهطور مداوم برای کنترل مؤثر بیماری نیاز به مراقبت پزشکی داشته باشند. افرادی که باید بهطور مکرر تزریق خون انجام دهند، بهتر است همیشه تحت نظر پزشک باشند. به افراد مبتلا به تالاسمی توصیه میشود که حتما از یک رژیم غذایی سالم پیروی کنند و ورزش را در برنامه روزانه خود قرار دهند. برای جلوگیری از تجمع بیش از حد آهن، ممکن است لازم باشد از برخی غذاها همانند اسفناج یا غلات غنیشده اجتناب کرد. بیماران حتما باید رژیم غذایی و ورزش خود را با پزشک در میان بگذارند. مراکز کنترل و پیشگیری از بیماریها (CDC) از افراد مبتلا به تالاسمی میخواهد برای جلوگیری از عوارض بیماری حتما واکسیناسیون خود را بهموقع انجام دهند. انجام این کار بهویژه برای کسانی که تزریق خون انجام میدهند، بسیار اهمیت دارد؛ زیرا خطر ابتلا به هپاتیت A یا B در آنها بیشتر است.
تالاسمی و بارداری

افراد مبتلا به تالاسمی زمانیکه قصد بارداری دارند، باید حتما به مشاوره ژنتیک مراجعه کنند؛ بهویژه اگر هم مرد و هم زن به تالاسمی مبتلا باشند. در دوران بارداری، یک زن مبتلا به تالاسمی ممکن است بیشتر در معرض خطر کاردیومیوپاتی و دیابت باشد؛ همچنین ممکن است محدودیت رشد جنین وجود داشته باشد. مادر باید قبل و حین بارداری توسط متخصص قلب و عروق مورد بررسی قرار بگیرد تا مشکلات ناشی از تالاسمی در بارداری او به حداقل برسد؛ بهویژه اگر دارای تالاسمی بتا مینور باشد. در زمان بارداری، ممکن است نظارت مداوم بر جنین توصیه شود.
جمعبندی
تالاسمی نوعی کمخونی ارثی یا ژنتیکی است که در آن تعداد هموگلوبینها و گلبولهای قرمز خون در بدن فرد مبتلا به این بیماری، از حالت طبیعی کمتر است. تالاسمی در دو نوع آلفا و بتا وجود دارد که علائم آن با توجه بهشدت بیماری متفاوت خواهد بود. افراد مبتلا به تالاسمی خفیف، اغلب بدون وجود هیچ مشکلی میتوانند به زندگی خود ادامه دهند؛ اما در نوع شدید تالاسمی، احتمال بروز بیماریهای قلبی، بیماریهای کبدی، تغییر شکل استخوان و مشکلات غدد درونریز وجود دارد. پزشک جهت درمان ابتدا وضعیت بیماری را به دقت بررسی میکند و برای افزایش طول عمر بیمار، روش درمانی مناسب ارائه میدهد.
نظرات