هرآنچه باید در مورد کلیه بدانیم؛ عملکرد، ساختار و بیماریها
کلیهها یک جفت اندام لوبیایی-شکل هستند که در بدن همه مهرهداران وجود دارند. آنها مواد زائد را از بدن خارج میکنند، سطح الکترولیتهای بدن را متعادل نگه میدارند و فشار خون را تنظیم میکنند.
محل قرارگیری کلیهها در دو طرف ستون فقرات، زیر دندهها و پشت معده است. هر کلیه تقریبا ۹ تا ۱۲ سانتیمتر طول دارد و اندازه هر یک از کلیهها به اندازه مشت یک فرد بزرگسال است.
کلیهها از مهمترین اندامهای بدن به شمار میآیند. مصریان باستان قبل از مومیایی کردن بدن، فقط مغز و کلیهها را در موقعیت خود رها میکردند؛ زیرا معتقد بودند این اندامها از ارزش بالاتری برخوردار هستند.
وظیفه کلیهها فیلتر کردن خون است. آنها مواد زائد را از بین میبرند و تعادل مایعات بدن و سطح مناسب الکترولیتها را کنترل میکنند. تمام خون موجود در بدن شما چندین بار در روز از فیلترهای کلیوی عبور میکند.
در طول گردش خون در بدن، خون وارد کلیه میشود. هر کلیه حدود یک میلیون فیلتر کوچک به نام نفرون دارد. مواد زائد خون دفع شده و در صورت نیاز نمک، آب و مواد معدنی موجود در آن بازجذب میشوند. خون فیلتر شده دوباره به جریان خون باز میگردند.
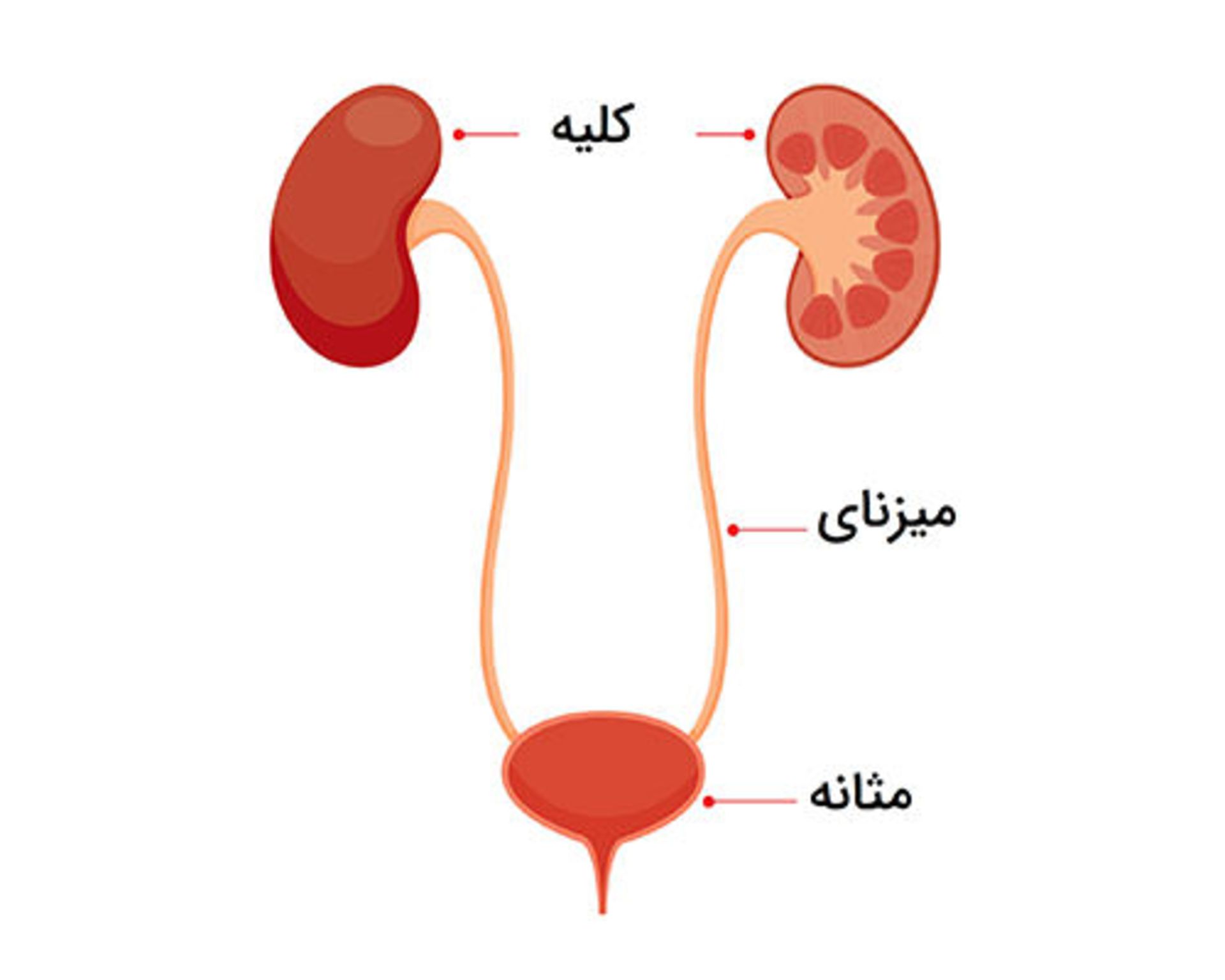
مواد زائد خون از طریق کلیه به ادرار تبدیل و در لگنچه کلیه جمع میشوند. لگنچه یک ساختار قیفی-شکل است که لولهای در آن به نام حالب، ادرار را از کلیهها به مثانه تخلیه میکند.
ساختمان کلیهها
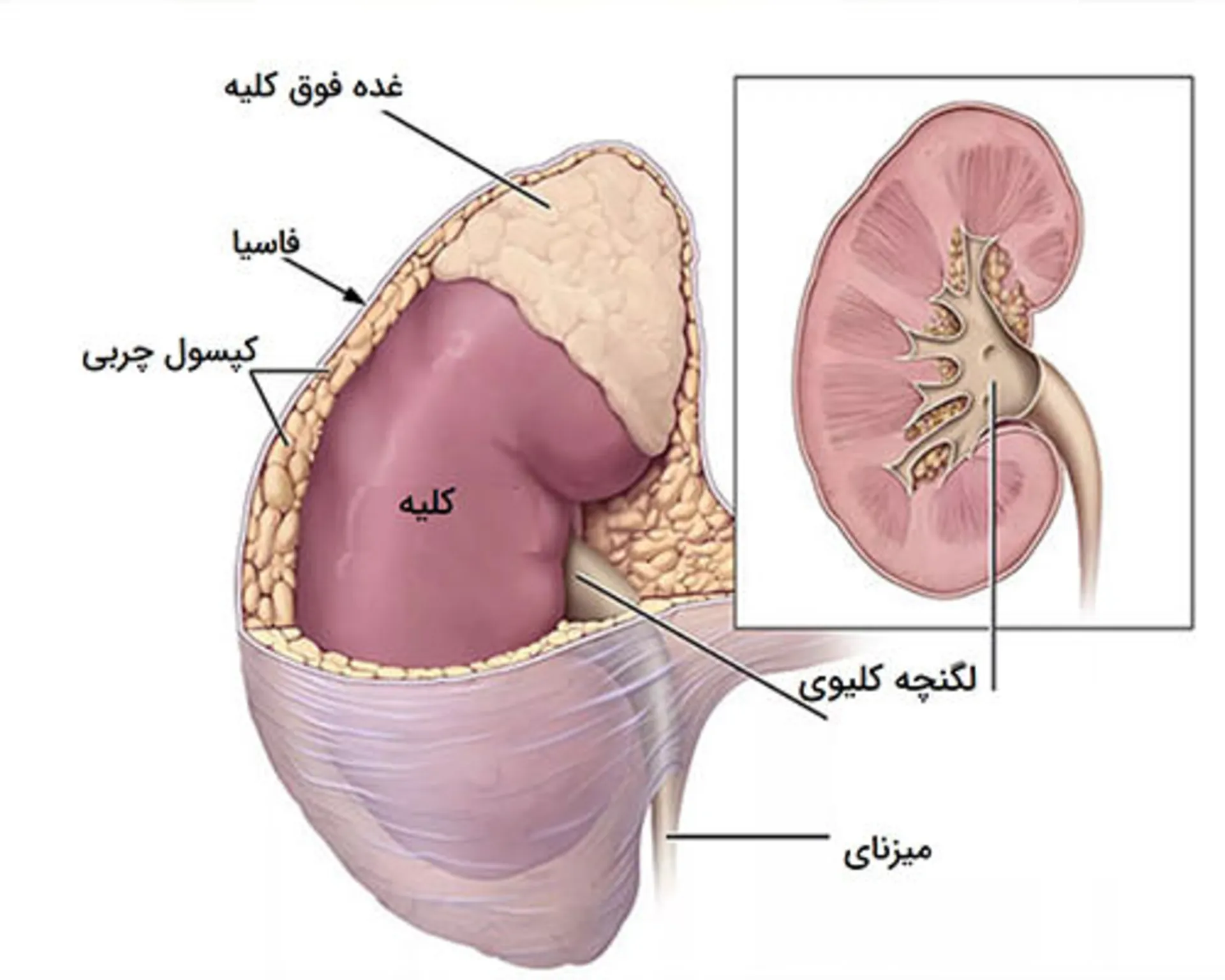
کلیهها اندامهای قهوهای مایل به قرمزرنگی هستند که در دو طرف ستون فقرات و در پشت حفره شکم قرار دارند. کلیه راست بهطور کلی کمی کوچکتر و پایینتر از کلیه چپ قرار دارد تا فضای لازم برای قرارگیری کبد در حفره شکمی ایجاد شود.
وزن هر کلیه در مردان ۱۲۵ تا ۱۷۰ گرم و در زنان ۱۱۵ تا ۱۵۵ گرم است. طول کلیهها نیز در مردان و زنان کمی با یکدیگر تفاوت دارد؛ در زنان طول کلیهها در حدود ۹٫۵ تا ۱۱ سانتیمتر و در مردان ۱۰ تا ۱۲ سانتیمتر اندازهگیری شده است.
از خارج به سمت داخل، کلیهها توسط سه لایه احاطه شدهاند. بیرونیترین لایه یک لایه بافت همبند سخت است که فاسیای کلیه نامیده میشود. این لایه غدد فوق کلیوی (غدههایی که در بالای هر کلیه قرار دارند) را نیز احاطه میکند. لایه دوم کپسول چربی اطراف کلیه است که به قرارگیری کلیهها در محل اصلی خود کمک میکند. سومین و داخلیترین لایه، کپسول کلیه است. این کپسول از ساختارهای فیبری سخت و محکم تشکیل شده است.
تمام خون در بدن انسان چندین بار در روز توسط کلیهها فیلتر میشود. این اندامها تقریبا ۲۵ درصد اکسیژن جذبشده از طریق ریهها را برای انجام این عملکرد مصرف میکنند. اکسیژن به سلولهای کلیه این امکان را میدهد تا از طریق تنفس هوازی، انرژی شیمیایی را به شکل ATP (مولکول حامل انرژی) بهطور کارآمد تولید کنند. مایع حاصل از فیلتراسیون خون که از کلیهها خارج میشود، ادرار نام دارد.
بخشهای مختلف کلیه
کلیهها از بخشهای مختلفی تشکیل شدهاند که همراه با حالب، مجاری ادرار و مثانه، سیستم ادراری بدن را تشکیل میدهند. در این بخش به معرفی بخشهای مختلف کلیهها میپردازیم:
نفرون
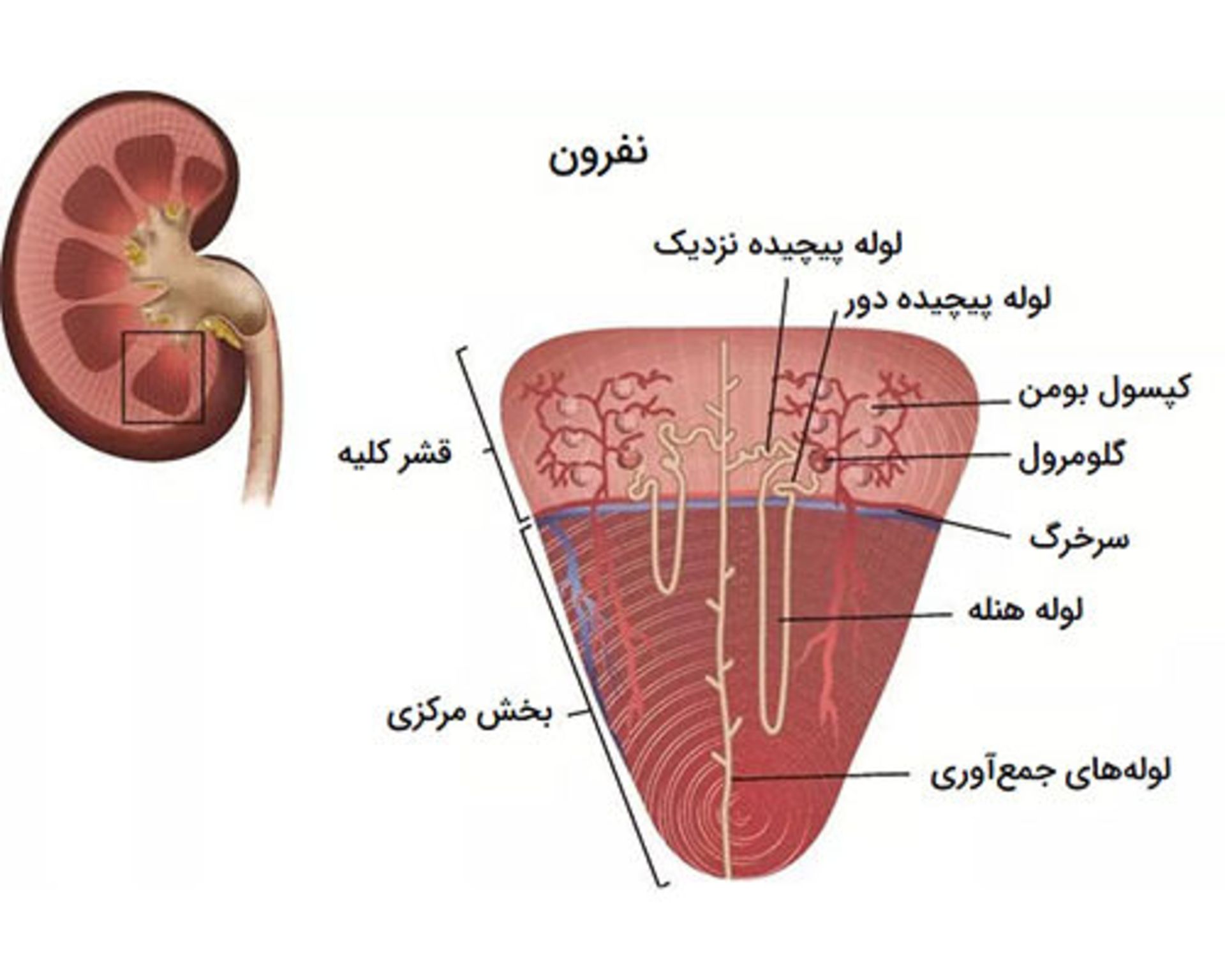
نفرون مهمترین قسمت هر کلیه است. نفرونها خون را دریافت، مواد مغذی را متابولیزه و به دفع مواد زائد از خون فیلترشده کمک میکنند. هر کلیه حدود ۱ میلیون نفرون دارد که هر کدام دارای مجموعه ساختارهای داخلی خود است.
جسمک کلیوی
خون پس از ورود به نفرون به درون بخشی به نام جسمک کلیوی میرود که جسم مالپیگی نیز نامیده میشود. هر جسمک کلیوی در حدود ۲ میلیمتر قطر دارد و از دو بخش جداگانه تشکیل شده است:
- گلومرول: این بخش مجموعهای از مویرگها است که پروتئین خون درحالحرکت در طول جسمک کلیوی را جذب میکند. خون از طریق شبکه مویرگی گلومرول و به وسیله سرخرگهای آوران وارد کلیهها و از طریق سرخرگهای وابران از کلیهها خارج میشود.
- کپسول بومن: مایعات باقیمانده از تصفیه خون به نام ادرار کپسولی، از کپسول بومن به داخل توبولها یا لولههای کلیه منتقل میشود.
توبولهای کلیه
توبولهای کلیوی مجموعهای از لولهها و مجاری هستند که از انتهای کپسول بومن شروع و به مجاری جمعآوری ادرار ختم میشوند.هر توبول کلیوی دارای چندین قسمت است:
- لوله پیچیده نزدیک: این بخش آب، سدیم، اسیدهای آمینه و گلوکز را دوباره به خون جذب میکند.
- لوله هنله: بخشی U شکل است که ارتباط لولههای پیچیده دور و نزدیک را برقرار میکند و دارای دو بخش نزولی (رو به پایین) و بخش صعودی (رو به بالا) است. بخش نزولی لوله هنله نسبت به آب بسیار نفوذپذیر ولی در برابر یونها کاملا نفوذناپذیر است و باعث میشود مقدار زیادی آب در این بخش دوباره وارد خون شود. در مقابل، بخش صعودی لوله هنله در برابر آب نفوذناپذیر اما در برابر یونها بسیار نفوذپذیر است بیشتر کلرید، سدیم و پتاسیم را به خون جذب میکند. این بخش مهمترین مکان برای بازجذب کلسیم، منیزیم و یون هیدروژن است و بعضی از داروها مانند پنیسیلین در این مکان از خون دفع میشوند.
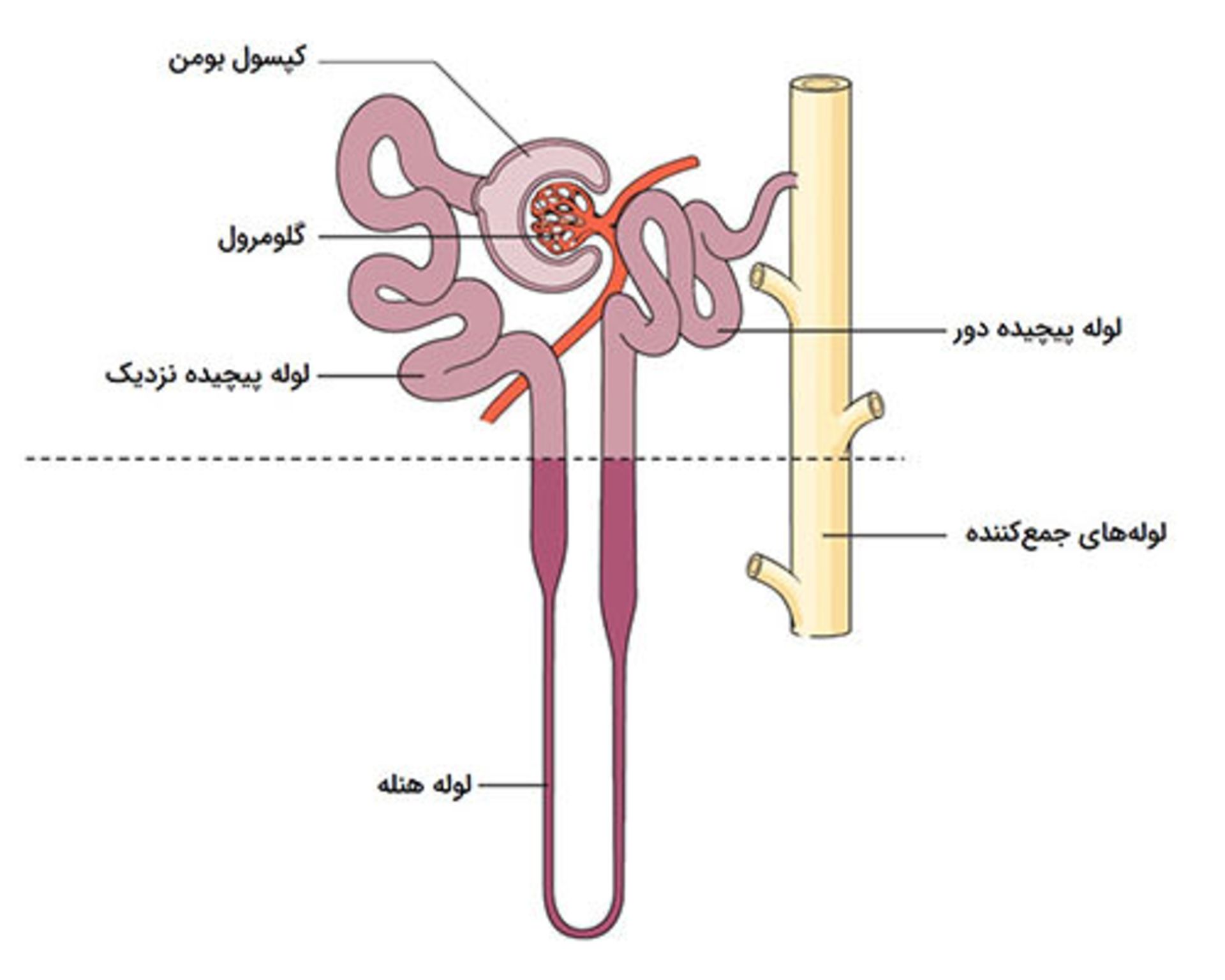
- لوله پیچخورده دور: نفوذپذیری این بخش در برابر آب بسته به محرک هورمونی، متغیر است تا تنظیم پیچیده اسمولاریته، حجم، فشار و pH خون را امکانپذیر کند. بهطور معمول این لولهها در برابر آب نفوذناپذیر و در برابر یونها نفوذپذیر هستند. اما هورمون ضد ادرار (از غده هیپوفیز بهعنوان بخشی از هموستاز ترشح میشود) روی لولههای پیچیده دور عمل میکند تا نفوذپذیری لوله را در برابر آب افزایش دهد و جذب مجدد آب افزایش یابد. این امر منجر به افزایش حجم و بالا رفتن فشار خون میشود. بسیاری از هورمونها تغییرات مهم دیگری را در توبول پیچیده دور ایجاد میکنند که سایر عملکردهای هموستاتیک کلیه را برآورده میکند. بازجذب کلسیم توسط هورمون پاراتورمون در این بخش موجب بازجذب سدیم بیشتری در خون میشود و پتاسیم و اسید را از طریق کلیهها دفع میکند.
- لولههای جمعآوریکننده: لولههای جمعآوریکننده محل اصلی رقیقسازی ادرار هستند. با رسیدن مایعات به انتهای توبولهای کلیوی، ادرار رقیق و با اوره پر میشود. اوره محصول جانبی متابولیسم پروتئین است که در ادرار آزاد میشود.
بخش قشری کلیه
قشر کلیه، قسمت خارجی کلیه و شامل گلومرول و توبولهای پیچیده است. قشر کلیه در لبههای خارجی توسط کپسول کلیه و یک لایه بافت چربی احاطه شده است. قشر کلیه و کپسول در کنار هم از ساختارهای داخلی کلیه محافظت میکند.
بخش مرکز کلیه
بخش مرکزی کلیه که به آن مدولای کلیه نیز میگویند، بافت صاف و داخلی کلیه را تشکیل میدهد. بخش مرکزی کلیه شامل لولههای هنله و همچنین هرمهای کلیه است.
اهرام کلیه
هرمهای کلیوی ساختارهای کوچک حاوی رشتههایی از نفرون و قسمتهایی از توبولهای پیچیده و مجاری جمعکننده هستند. این لولهها مایعات را به کلیه منتقل میکنند. هر هرم و بخش پوشاننده آن یک لوب کلیوی را تشکیل میدهند.
در انتهای هر هرم روزنهای قرار دارد که پاپیلای کلیوی نام دارد. مایعات از این بخش به داخل بخشی به نام کالیکس تخلیه و سپس به لگنچه کلیه هدایت میشود. تمام ادرار از طریق مجرایی به نام حالب از کلیه خارج میشود.
مجاری جمعآوریکننده
در انتهای هر نفرون در بخش مرکزی کلیه، مجرای جمعآوریکننده وجود دارد. این جایی است که مایعات فیلترشده از نفرون خارج میشوند. هنگامی که ادرار در مجرای جمعآوریکننده قرار میگیرد، مایع به سمت ایستگاههای نهایی خود در لگنچه کلیه حرکت میکند.
لگنچه کلیه
لگنچه کلیه فضایی قیفی شکل است که در داخلیترین قسمت کلیه قرار دارد. این بخش بهعنوان یک مسیر برای مایعات کلیه در مسیر رسیدن به مثانه عمل میکند.
کالیس
قسمت ابتدایی لگنچه کلیه، کالیس نام دارد. کالیسها فضاهای کوچک فنجانی شکل هستند که مایع را قبل از حرکت به مثانه در خود جمع میکنند. کالیس همچنین جایی است که مایعات و پسماندهها به ادرار تبدیل میشوند.
هیلوم
هیلوم یک دهانه کوچک است که در لبه داخلی هر کلیه قرار دارد. در محل هیلوم، در کلیه فرورفتگی وجود دارد و شکل لوبیایی کلیهها به وسیله آن ایجاد میشود.
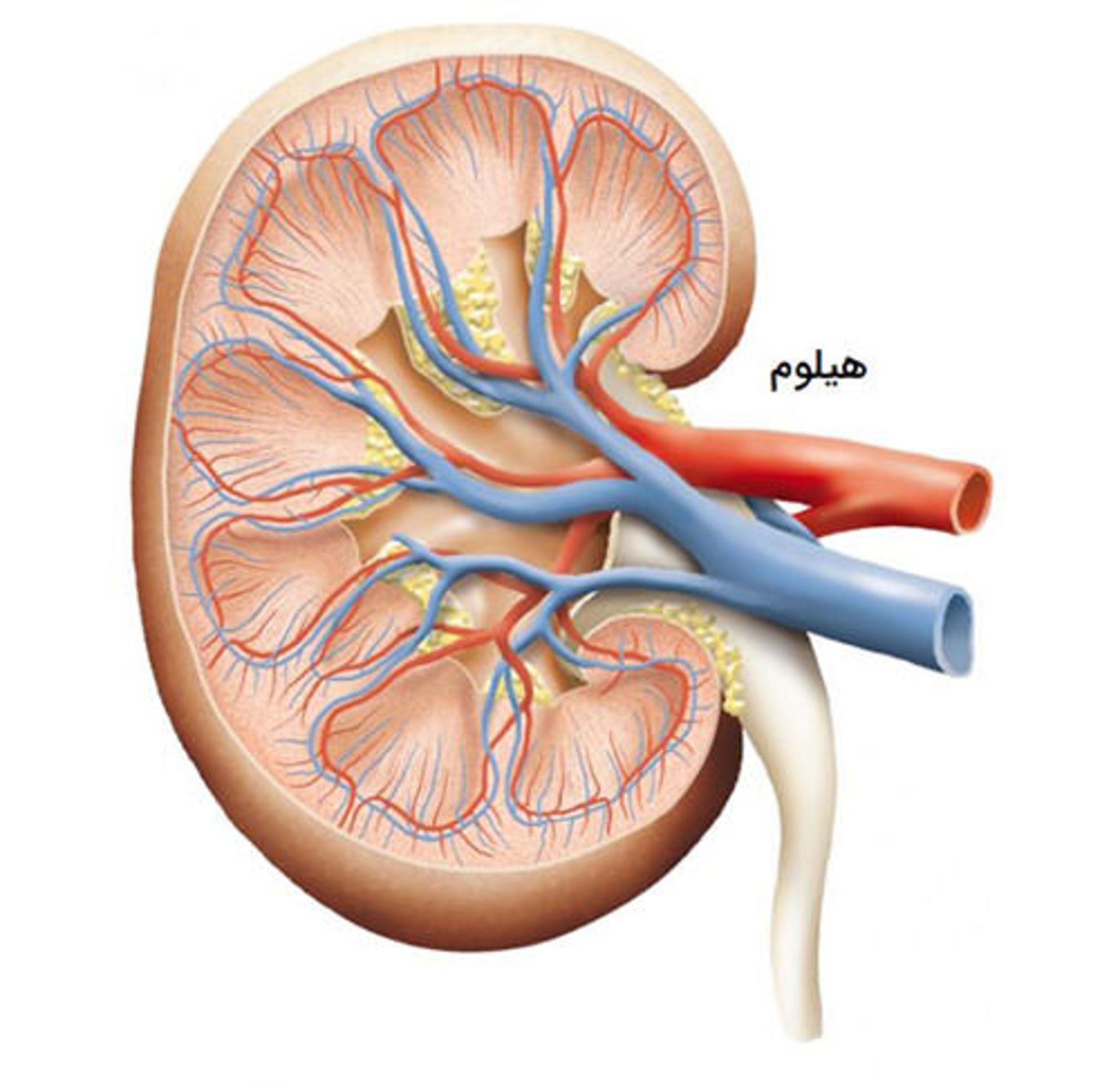
هیلوم محل عبور مجاری خروجی از لگنچه است و موارد زیر نیز از این ناحیه به کلیه وارد و از آن خارج میشوند:
- سرخرگ کلیوی: این سرخرگ، خون دارای اکسیژن را از قلب به کلیه میرساند تا خون تصفیه شود.
- سیاهرگ کلیوی: این رگ خون فیلترشده توسط کلیه را به قلب بازمیگردانند.
میزنای یا حالب
حالب لولهای از جنس ماهیچه است که ادرار را به داخل مثانه میراند. ادرار در مثانه جمع و سپس از بدن دفع میشود.
دلایل اهمیت کلیهها
اکثر مردم میدانند عملکرد اصلی کلیهها دفع مواد زائد و مایعات اضافه از بدن است. این مواد زائد و مایعات اضافه از طریق ادرار دفع میشوند. تولید ادرار شامل مراحل بسیار پیچیده دفع و بازجذب است. این روند برای حفظ تعادل پایدار مواد معدنی و ترکیبات بدن لازم است.
کلیه در تنظیم فشار خون، تولید برخی هورمونها و حفظ تعادل ترکیبات معدنی و مایعات بدن نقش دارد
تنظیم میزان سدیم، پتاسیم و اسید بدن توسط کلیهها انجام میشود. کلیهها همچنین هورمونهایی تولید میکنند که بر عملکرد اندامهای دیگر تأثیر میگذارند. بهعنوان مثال یک هورمون تولیدشده توسط کلیهها، تولید گلبولهای قرمز را تحریک میکند. سایر هورمونهای تولیدشده توسط کلیهها به تنظیم فشار خون و کنترل متابولیسم کلسیم کمک میکنند.
کلیهها کارخانههای شیمیایی قدرتمندی هستند که عملکردهای زیر را انجام میدهند:
- مواد زائد را از بدن خارج میکنند.
- باقیمانده داروها را از بدن دفع میکنند.
- مایعات بدن را متعادل میکنند.
- هورمونهایی میسازند که فشار خون را تنظیم میکنند.
- یک فرم فعال از ویتامین D تولید میکند که باعث تقویت استخوانها میشود.
- تولید گلبولهای قرمز خون را کنترل میکنند.
در ادامه میتوانید اطلاعات بیشتری در مورد کلیهها و نقش حیاتی آنها در عملکرد بدن پیدا کنید.
عملکرد کلیهها
نقش اصلی کلیهها حفظ هموستاز است؛ این بدان معنیکه آنها سطح مایعات، تعادل الکترولیتها و سایر عواملی که محیط داخلی بدن را ثابت و متعادل نگه میدارند، مدیریت میکنند.
کلیهها آب اضافه و سموم را از خون فیلتر میکنند. طبق گزارش انستیتوی ملی بهداشت آمریکا (NIH) کلیهها در روز حدود ۱۱۳ تا ۱۴۴ لیتر خون را فیلتر و ۰٫۹۴ تا ۱٫۸ لیتر ادرار ایجاد میکنند.
کلیهها فقط یک اسفنج بزرگ برای فیلتر خون نیستند. هر کلیه سیستمی متشکل از میلیونها فیلتر کوچک به نام نفرون است.
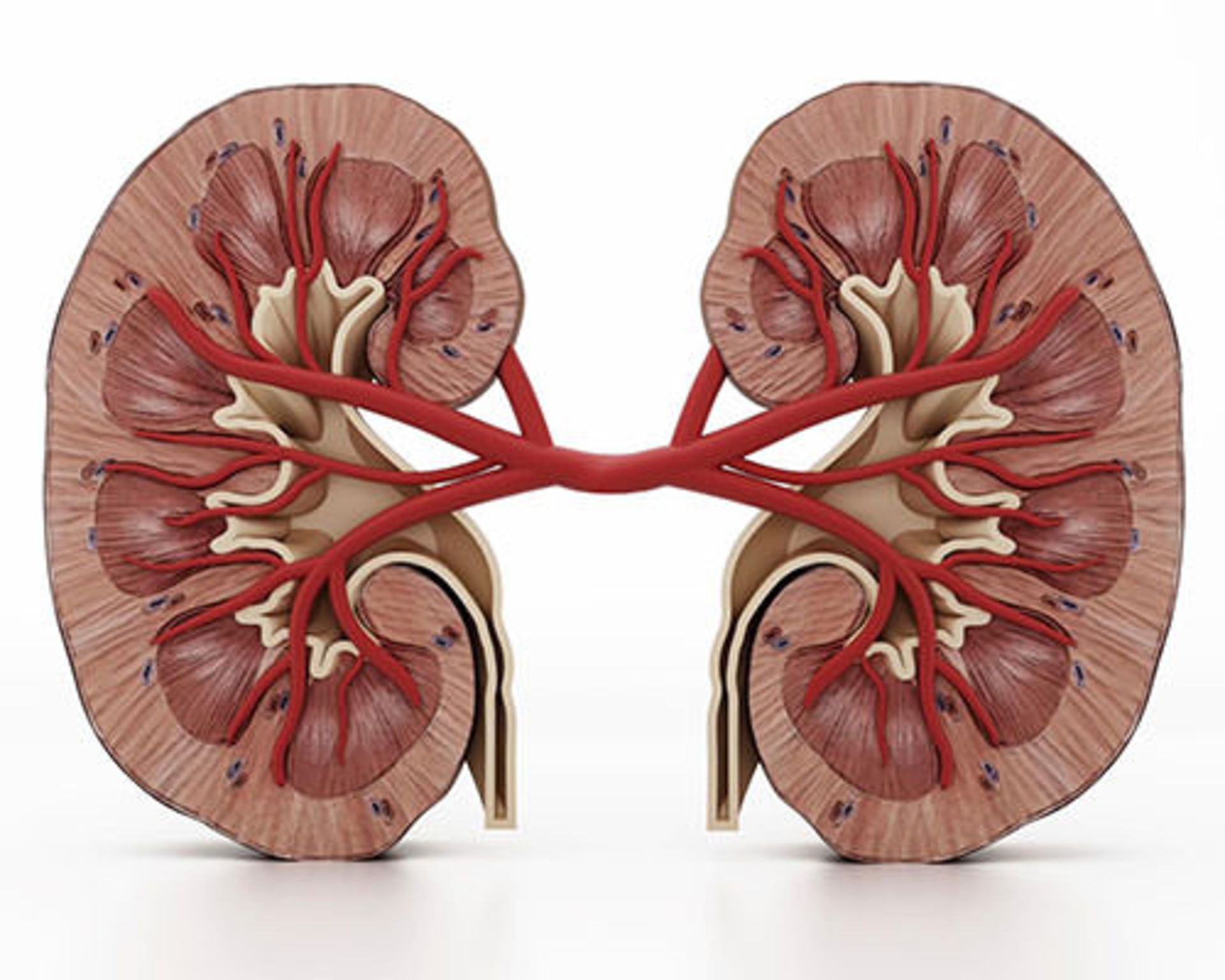
نفرون دو قسمت دارد. گلومرول قسمت اول فیلتر است. این فیلتر سلولهای خونی و مولکولهای بزرگ را از سموم و مایعات جدا میکند. مایعات و سمومی که از آن میگذرند، از طریق لولههای کلیوی عبور میکنند. توبولهای کلیوی مواد معدنی مورد نیاز بدن را جمع آوری میکنند و دوباره در جریان خون قرار میدهند و سموم بیشتری فیلتر میکنند.
هنگام فیلتر کردن، کلیهها ادرار تولید میکنند تا مواد زائد و سموم را از بدن خارج کنند. ادرار از طریق دو لوله به نام حالب به مثانه منتقل میشود. در آنجا ادرار از طریق مجرای ادرار بدن را ترک میکند.
علاوه برای عملکردهای فوق کلیهها هورمون میسازند. این هورمونها به تنظیم فشار خون، ایجاد گلبولهای قرمز خون و ارتقای سلامت استخوانها کمک میکنند. بهطور کلی کلیهها عملکرد وسیعی دارند که در این بخش به مهمترین آنها اشاره میشود:
دفع مواد زائد
کلیهها تعدادی از مواد زائد را از بین میبرند و از طریق ادرار از بدن دفع میکنند. دو ترکیب اصلی که کلیهها از بین میبرند، عبارتاند از:
- اوره که در نتیجه تجزیه پروتئین ایجاد میشود.
- اسید اوریک که ماده حاصل از تجزیه اسید نوکلئیک است.
جذب مجدد مواد مغذی
کلیهها در طول فیلتراسیون خون، مواد مغذی را دوباره به خون بازمیگردانند تا از هدررفت برخی مواد و آب در بدن جلوگیری کنند. آنها همچنین محصولات دیگر را برای کمک به حفظ هموستاز مجددا به خون برمیگردانند. محصولات بازجذبشده عبارتاند از:
- گلوکز
- اسید آمینه
- بیکربنات
- سدیم
- آب
- فسفات
- یون کلرید
- سدیم
- منیزیم
- پتاسیم
حفظ pH بدن
در انسان سطح pH قابل قبول بین ۷٫۲۸ تا ۷٫۴۲ است. پایینتر از این بازه، بدن وارد حالت اسیدی (اسیدوز) و در بالای این بازه، وارد شرایط آلکالمی (آلکالوز) میشود.

خارج از این محدوده، پروتئینها و آنزیمها تجزیه میشوند و دیگر نمیتوانند کار کنند. تغییر شدید pH بدن میتواند کشنده باشد.کلیهها و ریهها به حفظ pH پایدار در بدن انسان کمک میکنند. ریهها با تعدیل غلظت دیاکسید کربن به این هدف میرسند و کلیهها از طریق دو فرایند، pH را کنترل میکنند:
- جذب مجدد و بازسازی بیکربنات از ادرار: بیکربنات به خنثیسازی اسیدها کمک میکند. اگر pH قابل تحمل باشد، کلیهها میتوانند بیکربنات را در ادرار حفظ کنند یا در صورت افزایش سطح اسید، بیکربنات را به خون آزاد میکنند.
- دفع یونهای هیدروژن و اسیدهای ثابت: اسیدهای ثابت یا غیر فرار، اسیدهایی هستند که در نتیجه دیاکسید کربن ایجاد نشوند. آنها از متابولیسم ناقص کربوهیدراتها، چربیها و پروتئینها حاصل میشوند. این اسیدها شامل اسید لاکتیک، اسید سولفوریک و اسید فسفریک هستند. با دفع این اسیدها در ادرار سطح pH خون کنترل میشود.
تنظیم اسمولاریته یا تعادل مایعات بدن
اسمولاریته اندازهگیری تعادل الکترولیت و آب بدن یا نسبت بین مایعات و مواد معدنی در بدن است. کمبود آب بدن علت اصلی عدم تعادل الکترولیت است. اگر اسمولاریته در پلاسمای خون افزایش یابد، هیپوتالاموس در مغز با ارسال پیامی به غده هیپوفیز پاسخ میدهد. این امر به نوبه خود، هورمون ضد ادرار (ADH) را آزاد میکند.در پاسخ به ADH، کلیه تغییرات زیادی ایجاد میکند که از آن جمله میتوان به موارد زیر اشاره کرد:
- افزایش غلظت ادرار
- افزایش بازجذب آب
- بازگشایی قسمتهایی از مجرای جمعکننده که آب بهطور معمول نمیتواند وارد آن شود و به این ترتیب اجازه میدهد آب به داخل بدن برگردد.
- نگهداری اوره در بخش مرکزی کلیه بهجای دفع آن؛ زیرا اوره آب را به سمت خود میکشد.
تنظیم فشار خون
کلیهها در صورت لزوم فشار خون را تنظیم میکنند و مسئول تنظیمات فشار خون بهصورت طولانیتر هستند. کلیهها با ایجاد تغییرات در مایع خارج سلولی، فشار طولانیمدت در شریانها را تنظیم میکنند.

زمانیکه حجم مایعات خون و همچنین فشار خون پایین میآید، بخشی از گلومرول کلیهها مادهای به نام رنین تولید و آن را به خون ترشح میکنند. رنین در مسیر فعالیت خود آنژیوتانسین دو را فعال میکند. این مولکول یک پپتید تنگکننده عروق است و باعث افزایش فشار خون میشود و از سویی دیگر، موجب ترشح هورمون آلدوسترون از غدد فوق کلیوی میشود.
با ترشح هورمون آلدوسترون بازجذب سدیم و آب از ادرار در کلیهها افزایش مییابد و فشار خون بالا میرود. هر عاملی که فشار خون را تغییر دهد، میتواند به مرور زمان به کلیهها آسیب برساند؛ از جمله این عوامل میتوان به مصرف زیاد الکل، سیگار کشیدن و چاقی اشاره کرد.
حذف سم
همراه با کبد، کلیهها با عملکردهای خود از بدن ما در برابر سموم محافظت میکنند. گزش مارهای سمی باعث لخته شدن خون میشود. ترکیبات لختهکننده خون در مجاری جمعکننده کلیه جمع میشوند. در صورت عدم درمان سریع، مسمومیت میتواند منجر به آسیب حاد کلیه یا نارسایی دائمی کلیه شود.

سموم میتوانند مولکولهای کوچک، متوسط یا بزرگ باشند. مولکولهای بزرگ و اکثر سلولها برای انتقال به کپسول بومن سالم بسیار بزرگ هستند و به همین دلیل در خون باقی میمانند. کبد این مولکولها را به مولکولهای کوچکتر تقسیم میکند.
سموم میتوانند هر ماده زائدی باشند. بهعنوان مثال سلولهای مرده و محصولات جانبی تنفس سلولی بهعنوان سموم در نظر گرفته میشوند. طیف وسیعی از سموم از طریق ادرار از بدن خارج میشوند.
زمانیکه کلیهها در اثر وجود سموم بیش از حد در بدن آسیب میبینند، نفرونهای آسیبدیده بسیار نفوذپذیر میشوند و با مشاهده مولکولهای پروتئینی بزرگتر در آزمایش ادرار مانند آلبومین و گلبولهای قرمز خون اغلب میتوان به این نتیجه رسید که یک یا هر دو کلیه آسیب دیدهاند.
فعالسازی ویتامین D
کلیه در مسیر فعالسازی ویتامین D نقش اساسی دارد. از طریق رژیم غذایی یا پس از قرار گرفتن در معرض آفتاب، ویتامین D به کبد منتقل میشود و در آنجا به کلسیدیول تبدیل میشود.
کلیههای سالم گیرندههای زیادی برای کلسیدیول دارند و آن را به شکل فعال و قابل استفاده از ویتامین D به نام کلسیتریول تبدیل میکنند. کلسیتریول برای سلامت استخوان، جذب کلسیم، رشد سلول، عملکرد عضلات و ایمنی بدن ضروری است.

افرادمبتلا به بیماری مزمن کلیه، گاهی اوقات به مکمل کلسیتریول نیاز دارند. مصرف فرم غیرفعال ویتامین D در این افراد هیچ فایدهای ندارد؛ زیرا کلیهها هستند که فرم غیرفعال را به شکل فعال تبدیل میکنند.
کلسیتریول که متابولیت فعال هورمونی ویتامین D است، هم مقدار کلسیم قابل جذب روده و هم جذب مجدد فسفات در کلیه را افزایش میدهد.
تولید اریتروپویتین
اریتروپویتین (EPO) هورمونی است که تولید گلبولهای قرمز خون را افزایش میدهد. کلیهها اریتروپویتین را در بدن میسازند. کبد نیز اریتروپویتین تولید میکند؛ اما کلیهها تولیدکننده اصلی این هورمون در بزرگسالان به شمار میآید.
وقتی بدن اکسیژن کمتری در محیط اطراف خود تشخیص میدهد، گلبولهای قرمز بیشتری تولید میکند تا اکسیژن موجود را به بافتها منتقل کند. در سطح دریا، هوا حدود ۲۱٪ اکسیژن دارد؛ درحالیکه در ارتفاعات این مقدار به ۹٫۵ درصد کاهش مییابد. به همین دلیل افرادی که در ارتفاعات زندگی میکنند و کوهنوردان، گلبولهای قرمز بیشتری دارند.

برخی از ورزشکاران حرفهای بهطور غیر قانونی از اریتروپویتین برای افزایش اکسیژنرسانی به عضلات خود حین ورزش استفاده میکنند.
در سال ۲۰۰۹ ماریم علاوی سلسولی (دونده مراکشی) به دلیل مثبت شدن آزمایش اریترپویتین از دو سال ورزش محروم شد.
تعادل الکترولیت
ورزشکاران اغلب در هنگام ورزش نوشیدنی با الکترولیت اضافهشده مصرف میکنند. عرق کردن مواد معدنی ضروری محلول در آب (الکترولیتها) را دفع میکند. این از دست دادن در الکترولیتها هنگام استفراغ یا اسهال نیز در بدن اتفاق میافتد.

متداولترین الکترولیتها در بدن سدیم، کلرید، پتاسیم، منیزیم، فسفات و بیکربنات هستند. هر یک از این مواد معدنی نقشهای اساسی متعددی دارند.سدیم و کلرید تمایل زیادی به آب دارند و کلیههای سالم در دفع نمک اضافه از بدن بسیار خوب عمل میکنند.
اگر یک وعده غذایی خیلی شور میخورید، احتمالاً احساس تشنگی میکنید؛ زیرا کلیهها اجزای نمک را دفع میکنند و نمک، آب زیادی با خود وارد ادرار میکند. آب اضافه مثانه را پر میکند و کمبود آب جذبشده باعث ترشح هورمون ضد ادرار میشود که احساس تشنگی را در شما ایجاد میکند.
مواد معدنی در بدن ما وظایف مهمی برعهده دارند؛ از اینرو تنظیم و حفظ تعادل آنها توسط کلیهها از اهمیت بالایی برخوردار است. سدیم و کلراید برای ارتباط بین سلولی و انقباض عضله ضروری هستند. سدیم و پتاسیم اثرات معکوسی دارند و عدم تعادل آنها در بدن ممکن است زمینهساز بیماریهای قلبی و عروقی شود.
فسفات یک ماده معدنی مهم برای استخوانها، دندانها، اعصاب و عضلات به شمار میآید. منیزیم با بیش از ۳۰۰ واکنش مختلف بیوشیمیایی در بدن مرتبط است.
بیکربنات یک قلیای طبیعی است که به تنظیم pH بدن کمک میکند. دیاکسید کربن و یونهای هیدروژن اسیدی هستند. درحالیکه میتوانیم دیاکسید کربن را در بازدم از بدن خارج کنیم، اسیدهای دیگر باید خنثی یا حذف شوند. یونهای بیکربنات قلیایی و یونهای هیدروژن اسیدی اساس تنظیم pH در بدن را تشکیل میدهند. این یونها میتوانند در ادرار، جذب یا بازجذب شوند.
بیماریهای کلیه
مراقبت نکردن صحیح از کلیهها و سابقه ژنتیکی بیماریهای کلیوی میتواند طیف گستردهای از مشکلات سلامتی برای فرد ایجاد کند. بیماریهای بسیاری میتوانند باعث مشکلات کلیه شوند؛ از آن جمله میتوان به دیابت نوع ۱ و ۲، فشار خون بالا، انسداد دستگاه ادراری و التهاب قسمتهای مختلف کلیهها اشاره کرد.
نارسایی کلیه شدیدترین مرحله از بیماریهای کلیوی به شمار میآید. این اتفاق زمانی رخ میدهد که کلیهها بدون کمکهای پزشکی از کار میایستند. افراد مبتلا به نارسایی کلیه برای زنده ماندن به دیالیز یا پیوند کلیه نیاز دارند. افرادی که کلیههای سالم دارند میتوانند در اکثر موارد بدون بیمار شدن بخشی از کلیه یا یک کلیه خود را به بیماران نیازمند اهدا کنند.
عوامل محیطی یا پزشکی ممکن است منجر به بیماری کلیه شود. علاوه بر این برخی افراد با مشکلات عملکردی و ساختاری در کلیهها متولد میشوند. در این بخش به معرفی و بررسی بیماریهای کلیوی میپردازیم:
- پیلونفریت یا عفونت کلیه (Pyelonephritis): باکتریها ممکن است کلیه را آلوده کنند و معمولاً باعث کمر درد و تب میشوند. این عفونت در لگنچه، توبولها و بافتهای کلیوی ایجاد میشوند. گسترش باکتری ناشی از عفونت مثانه درماننشده شایعترین علت پیلونفریت است.
- گلومرولونفریت یا عفونت گلومرول (Glomerulonephritis): گلومرولها رگهای خونی ریزی در کلیهها هستند که وظیفه تصفیه خون را بر عهده دارند. بیماری گلومرولونفریت باعث التهاب این واحدهای کوچک فیلترکننده کلیه میشود. گلومرولونفریت ممکن است بهطور ناگهانی رخ دهد؛ بهعنوان مثال پس از عفونت استرپتوکوک گلو این بیماری در فرد ایجاد میشود. بااینحال، بیماری ممکن است طی چندین سال بهآرامی ایجاد و باعث از بین رفتن تدریجی عملکرد کلیه شود. خون و پروتئین در ادرار از مشکلات رایجی هستند که همراه با گلومرولونفریت اتفاق میافتند. این بیماری همچنین میتواند منجر به نارسایی کلیه شود.مقالهی مرتبط:سنگ کلیه؛ علائم، دلایل ایجاد، درمان و روشهای پیشگیری
- سنگ کلیه (Kidney stones): مواد معدنی موجود در ادرار کریستال (سنگ) تشکیل میدهند که ممکن است به اندازه کافی بزرگ باشد تا مانع جریان ادرار شود. سنگ کلیه یکی از دردناکترین بیماریهای کلیوی محسوب میشود. اکثر سنگهای کلیه به خودی خود از بدن دفع میشوند؛ اما برخی از آنها بسیار بزرگ هستند و ممکن است با مسدود کردن مجاری ادراری موجب عفونت کلیوی شوند. در این حالت باید از روشهایی درمانی مانند دارودرمانی، سنگشکن و جراحی استفاده کرد.
- سندرم نفروتیک (Nephrotic syndrome): آسیب به کلیهها بهخصوص دیواره گلومرولها باعث میشود مقدار زیادی پروتئین به ادرار وارد شود. تورم پا (ادم) ممکن است یکی از علامتهای سندرم نفروتیک باشد.
- بیماری کلیه پلیکیستیک (polycystic kidney disease): کلیه پلی کیستیک یک بیماری ارثی است و در نتیجه ایجاد کیستهای بزرگ در هر دو کلیه به وجود میآید که مانع کار آنها میشود. این بیماری یک اختلال ژنتیکی اتوزومال غالب است که از هر هزار نفر، یک نفر را درگیر میکند. بیماری کلیه پلی کیستیک، کیستهای مملو از مایعات را توصیف میکند که روی سطح و درون کلیهها تشکیل میشوند. از جمله علائم این بیماری میتوان از فشار خون بالا و مزمن و وجود مواد زائد در خون نام برد. این بیماری میتواند منجر به عفونت کلیه، آسیب، نارسایی یا سرطان شود. تنها درمان کلیه پلی کیستیک عمل پیوند کلیه است.
- نارسایی حاد کلیه (acute renal failure): کاهش ناگهانی عملکرد کلیهها موجب نارسایی کلیه میشوند. کمبود آب بدن، انسداد مجاری ادراری یا آسیب کلیوی میتوانند باعث نارسایی حاد کلیه شود که ممکن است برگشتپذیر باشد.
- نارسایی مزمن کلیه: از دست دادن تدریجی و دائمی عملکرد کلیهها نارسایی مزمن کلیوی به همراه دارد. دیابت و فشار خون شایعترین دلایل بروز نارسایی مزمن کلیوی به شمار میآیند.
- بیماری انتهایی کلیوی (ESRD): این بیماری در اثر از بین رفتن کامل قدرت کلیه، معمولاً به دلیل بیماری مزمن پیشرونده کلیه اتفاق میافتد. افراد مبتلا به ESRD برای زنده ماندن به دیالیز منظم نیاز دارند.
- نکروز پاپیلاری: در این بیماری آسیب شدید به کلیهها میتواند باعث از بین رفتن تکههایی از بافت کلیه و مسدود شدن آن شود. در صورت عدم درمان، آسیب ناشی از آن میتواند منجر به نارسایی کلی کلیه شود.
- نفروپاتی دیابتی: افزایش قند خون ناشی از دیابت بهتدریج به کلیهها آسیب میزند و در نهایت باعث بیماری مزمن کلیه میشود. وجود پروتئین در ادرار (سندرم نفروتیک) نیز ممکن است منجر به نفروپاتی دیابتی شود.
- نفروپاتی فشار خون بالا: آسیب کلیوی ناشی از فشار خون بالا را نفروپاتی فشار خون مینامند. این بیماری به بخشهای مختلف کلیه آسیب میرساند که در نهایت موجب نارسایی مزمن کلیوی میشود.
- سرطان کلیه: کارسینوم سلولهای کلیوی اصلیترین سرطانی است که کلیه را تحت تأثیر قرار میدهد. این بیماری اغلب در سنین ۶۵ تا ۷۴ سال در افراد بروز میکند. مردان بیشتر از زنان در معرض ابتلا به سرطان کلیه قرار میگیرند. سیگار کشیدن، چاقی و فشار خون مزمن از شایعترین علل سرطان کلیه به شمار میآیند. سرطان کلیه بهطور کلی هفتمین سرطان شایع در جهان است.مقالههای مرتبط:سرطان: علائم، تشخیص و درمانآینده درمان سرطان چه خواهد بود؟
- نفریت بینابینی: التهاب بافت همبند داخل کلیه است که اغلب باعث کاهش ناگهانی عملکرد کلیهها و نارسایی حاد کلیه میشود. واکنشهای آلرژیک و عوارض جانبی دارو از علل معمول بروز این بیماری هستند.
- بیماری حداقل تغییر: نوعی سندرم نفروتیک شایع در کودکان است که در آن سلولهای کلیه در زیر میکروسکوپ تقریبا طبیعی به نظر میرسند. این بیماری میتواند باعث تورم قابل توجه پا (ادم) شود. از استروئیدها برای درمان بیماری حداقل تغییر استفاده میشود.
- دیابت بیمزه نفروژنیک: در این بیماری کلیهها نسبت به هورمون ضد ادرار واکنش نشان نمیدهند. در نتیجه حجم زیادی از ادرار رقیق از طریق کلیهها خارج میشود. این بیماری معمولاً به دلیل واکنش دارویی اتفاق میافتد. دیابت بیمزه نفروژنیک بهندرت خطرناک است، اما باعث تشنگی مداوم و تکرر ادرار میشود.
- کیست کلیه: کیستها فضاهای توخالی در کلیه هستند. کیستهای جداشده کلیه اغلب با افزایش سن در فرد ایجاد میشوند و تقریبا هرگز مشکلی ایجاد نمیکنند. کیستها و تودههای پیچیده میتوانند سرطانی باشند.
- کلیه نعل اسبی (horseshoe kidney): کلیه نعل اسبی نتیجه کلیههای پیوستهای است که به شکل نعل اسب تولید میشود. این اختلال نسبتا شایع است و از هر پانصد کودک تقریبا یک نفر با این اختلال مادرزادی متولد میشود. علائم کلیه نعل اسبی شامل درد شکم، حالت تهوع و خطر بالای سنگ کلیه و عفونت کلیه است. همچنین تصور میشود کسی که دارای کلیه نعل اسبی است، بیشتر در معرض خطر ابتلا به سرطان کلیه قرار دارد.
علائم بیماریهای کلیوی
اغلب بیماریهایی که کلیه را تحت تأثیر قرار میدهند، علائم مشابهی دارند. در صورت بروز علائم بیماریهای کلیوی و تکرار آنها باید به پزشک مراجعه کرد؛ زیرا در صورت درمان نشدن اغلب بیماریهای کلیوی، ممکن است نارسایی کلیوی ایجاد شود. در زیر به برخی از مهمترین علائم این بیماریها اشاره میشود.
- درد پهلوها و کمر درد: برخی از بیماریهای کلیوی مانند سنگ کلیه و کلیه پلی کیستیک موجب ایجاد درد در ناحیه کمر و پهلوها میشوند. در عفونتهای کلیوی ممکن است درد در استخوانها و مفصل نیز به وجود آید.
- تب: تب اگر به همراه سایر علائم بیماریهای کلیوی مشاهده شود، میتواند نشاندهنده عفونت در کلیه باشد.
- ادرار مکرر و دردناک: از نشانههای اولیه وجود سنگ در کلیهها تکرر ادرار (با حجم کم) و احساس درد در هنگام دفع ادرار است.
- وجود خون در ادرار: کلیههای سالم بهطور معمول هنگام فیلتر کردن مواد زائد از خون، سلولهای خونی بدن را وارد ادرار نمیکنند. اما وقتی فیلترهای کلیه آسیب ببینند، میتوانند باعث افزایش نشت سلولهای خونی به ادرار شوند. وجود خون در ادرار علاوه بر بیماری کلیوی میتواند نشاندهنده تومور، سنگ کلیه و عفونت باشد. به شرایطی که خون در ادرار مشاهده میشود، هماچوری میگویند.
- تغییر رنگ و بوی ادرار: تغییر غیر طبیعی رنگ و بوی ادرار میتواند نشانهای از وجود برخی سموم و مواد غیر طبیعی در ادرار باشد. این تغییرات اغلب به دلیل وجود سنگ در کلیهها، عفونتهای کلیوی و مصرف برخی از داروها است.
- ادرار کفآلود: وجود حباب در ادرار نشانه دفع پروتئین است که خود از علائم آسیب کلیوی به شمار میآید.
- سردرد: کلیهها با ترشح هورمون اریتروپویتین، در تولید گلبول قرمز نقش دارند. در صورتی که کلیهها به خوبی کار نکنند، تعداد گلبولهای قرمز کم میشود و به تبع آن، اکسیژن خون پایین میآید که خود موجب سردرد و گیجی میشود.
- خستگی، کاهش انرژی و مشکل در تمرکز: کاهش شدید عملکرد کلیهها میتواند منجر به تجمع سموم و ناخالصی در خون شود. این مشکلات میتوانند باعث بروز احساس خستگی، ضعف در بدن فرد شود و تمرکز را دشوار کنند. از دیگر عوارض بیماریهای کلیوی، کمخونی است که موجب ایجاد احساس ضعف و خستگی میشود.
- حالت تهوع: تجمع مواد زائد و سموم بدن که کلیهها قادر به دفع آنها نباشند، میتوانند در فرد ایجاد حالت تهوع و استفراغ به وجود آورند.
- پاهای متورم: زمانیکه کلیهها مایعات اضافه بدن را بهخوبی دفع نکنند، این مایعات میتوانند موجب تورم در بخشهای مختلف بدن بهخصوص پاها شوند.
- خارش پوست: خشکی و خارش پوست میتوانند نشانهای از مشکلاتی در مقدار مواد معدنی و استخوانی در بدن باشند که اغلب همراه با بیماری پیشرفته کلیه رخ میدهند. در این بیماری کلیهها دیگر قادر به حفظ تعادل مواد معدنی و مواد مغذی در خون نیستند.
- گرفتگی عضلات: کارکرد بد کلیهها موجب اختلال در حجم مایعات و الکترولیتهای بدن میشود. بهعنوان مثال سطح پایین کلسیم و فسفر کنترلنشده، موجب گرفتگی عضلات میشود.
- تورم دور چشم: پروتئین در ادرار علامت اولیه آسیبدیدگی فیلترهای کلیه است و باعث ورود پروتئین به ادرار میشود. دفع پروتئین در ادرار موجب کاهش فشار اسمزی عروقی و ورود مایع میانبافتی به بافتهای نرم مانند دور چشم و تورم آنها میشود.
عوامل ایجاد بیماریهای کلیوی
از شایعترین علل آسیبهای کلیه میتوان به موارد زیر اشاره کرد:
- مصرف بیرویه مسکنها: استفاده از داروهای مسکن برای مدتزمان طولانی ممکن است منجر به نفریت ضد درد مزمن شود. از جمله این مسکنها میتوان از قرصهای آسپرین، استامینوفن و داروهای ضد التهاب غیر استروئیدی (NSAID) نام برد.مصرف مداوم و طولانیمدت مسکن موجب نارسایی حاد کلیوی میشود
- نفروپاتی IgA: این بیماری که بهعنوان سندرم برگر (Berger's disease) شناخته میشود، زمانی اتفاق میافتد که آنتیبادیهای ایمونوگلوبین آ (IgA) در کلیه جمع میشوند. این گروه از ایمونوگلوبینها بخشی حیاتی از سیستم ایمنی بدن را تشکیل میدهند؛ اما تجمع آن در بدن میتواند مضر باشد. بیماری حاصل از تجمع ایمونوگلوبین A بهآرامی پیشرفت میکند و گاهی اوقات تا ۲۰ سال طول میکشد. علائم آن شامل درد شکم، بثورات پوستی و آرتروز است. در صورت عدم درمان، این بیماری میتواند منجر به نارسایی کلیه شود.
- لیتیوم: پزشکان لیتیوم را برای درمان اسکیزوفرنی و اختلال دوقطبی تجویز میکنند. اما لیتیوم ممکن است با استفاده طولانیمدت، باعث آسیب کلیوی شود؛ البته میتوان با نظارت دقیق پزشکی از اثرات منفی لیتیوم جلوگیری کرد.
- عوامل شیمیدرمانی: رایجترین نوع بیماری کلیه که در افراد مبتلا به سرطان بروز میکند، آسیب حاد کلیه است. این آسیب ممکن است به دلیل استفراغ شدید و اسهال که از عوارض جانبی شایع شیمیدرمانی است، در فرد ایجاد شود.
- الکل: الکل توانایی تصفیه خون کلیهها را تغییر میدهد. همچنین باعث کم آبی بدن میشود و کلیهها برای ترمیم تعادل مایعات داخلی بدن دچار مشکل میشوند و فشار خون را افزایش میدهند که همین امر میتواند مانع از عملکرد صحیح کلیهها شود.
- مشکلاتی در گردش خون: از بین رفتن یا کاهش ناگهانی جریان خون در کلیهها میتواند باعث نارسایی کلیهها شود. برخی از بیماریها میتوانند این مشکل را ایجاد کنند که از جمله آنها میتوان به حمله قلبی، نارسایی کبدی، کمبود آب بدن، سوختگی شدید، واکنشهای آلرژیک و فشار خون بالا اشاره کرد.
- مشکلاتی در دفع ادرار: هنگامی که بدن نمیتواند ادرار را از بدن خارج کند، سموم جمع شده در کلیهها موجب مشکلاتی میشوند. از عواملی که موجب انسداد در مجاری ادرار میشود میتوان از سرطانهایی مانند سرطان پروستات، روده بزرگ و مثانه نام برد.
- عوامل دیگری مانند وجود سنگ در کلیهها و مجاری ادراری و مثانه، لخته شدن خون در دستگاه ادراری و آسیب به اعصاب مثانه نیز میتوانند مشکلاتی را در دفع ادرار به وجود آورند.
راههای تشخیص بیماریهای کلیه
تشخیص و درمان بهموقع بیماریهای کلیه راهی برای جلوگیری از پیشرفت بیماری و ایجاد نارسایی کلیوی است. برخی آزمایشهای ساده میتوانند برای تشخیص بیماری اولیه کلیه انجام شوند. در ادامه به معرفی برخی از آنها میپردازیم:
- آزمایش خون: راه اصلی تشخیص بیماری کلیوی، آزمایش خون است. این آزمایش سطح یک ماده زائد به نام کراتینین و اوره خون را اندازهگیری میکند. پزشک نتایج آزمایش خون را با درنظرگرفتن سن، وزن و جنسیت بیمار مورد بررسی قرار میدهد تا محاسبه کند که چند میلیلیتر از پسماند کلیههای شما باید در یک دقیقه فیلتر شود. این محاسبه بهعنوان مقدار تخمینی فیلتراسیون گلومرولی (eGFR) شناخته میشود. کلیههای سالم بهطور معمول باید بتوانند بیش از ۹۰ میلیلیتر در دقیقه فیلتر کنند. اگر این مقدار در نتیجه آزمایش کمتر باشد ممکن است آسیب کلیوی داشته باشید.
- آزمایش ادرار: انواع تست ادرار میتوانند عملکرد کلیهها را بررسی کنند. بهعنوان مثال، آزمایش بررسی پروتئین در ادرار با تعیین نسبت آلبومین به کراتینین (ACR)، مقدار آلبومین ادرار را تخمین میزند. پروتئین بیش از حد در ادرار ممکن است نشاندهنده این موضوع باشد که واحدهای فیلترکننده کلیه در اثر بیماری آسیب دیدهاند. در برخی موارد ممکن است نتیجه این آزمایش به دلیل تب یا انجام ورزش سنگین، مثبت کاذب باشد که باید تکرار شود.
در کنار تست فیلتراسیون گلومرولی، آزمایش ادرار میتواند به پزشک کمک کند تصویر دقیقتری از عملکرد کلیهها به دست آورد.
سایر آزمایشهای تشخیص بیماریهای کلیوی
گاهی اوقات آزمایشهای دیگری برای ارزیابی میزان آسیب به کلیهها استفاده میشود. این آزمایشها ممکن است شامل موارد زیر باشد:
- سونوگرافی، امآرآی یا سیتی اسکن: از این آزمایشها برای دیدن شکل و اندازه کلیهها، بررسی وجود انسداد، وجود کیست و تومور استفاده میشود. در زیر تصویر از اسکن کلیههای پلیکیستیک را مشاهده میکنید.
- بیوپسی کلیه: در این تست نمونه کوچکی از بافت کلیه با استفاده از سوزن برداشت و سلولهای آن در زیر میکروسکوپ بررسی میشود تا نوع آسیب تشخیص داده شود.
درمان بیماریهای کلیوی
بسته به علت اصلی بیماری، برخی از انواع بیماریهای کلیوی قابل درمان هستند. اگرچه اغلب، بیماریهای مزمن کلیه هیچ درمانی ندارد.
درمان بیماریهای کلیوی معمولاً شامل اقدامات کمککننده در جهت کنترل علائم و نشانهها، کاهش عوارض و کند کردن روند بیماری است. اگر کلیههای شما بهشدت آسیب ببیند، ممکن است به درمان بیماری کلیه در مرحله نهایی نیاز داشته باشید. در ادامه در مورد درمان مرحله نهایی توضیح داده میشود.
درمان علت
در این روش پزشک برای کاهش یا کنترل علت بیماری کلیهها تلاش خواهد کرد. گزینههای درمان با توجه به علت بیماری متفاوت است.
درمان عوارض
برای تحمل راحتتر بیماری، میتوان عوارض بیماری کلیوی را کنترل کرد. این درمانها ممکن است شامل موارد زیر باشد:
- داروهای فشار خون بالا
- داروهایی برای کاهش سطح کلسترول
- داروهایی برای درمان کمخونی
- داروهایی برای رفع تورم
- داروهایی برای محافظت از استخوان
- رژیم کمپروتئین برای به حداقل رساندن مواد زائد در خون
درمان بیماری کلیه در مرحله نهایی
اگر کلیهها بهتنهایی قادر به تحمل مواد زائد و مایعات اضافه بدن نباشند و به نارسایی کامل یا تقریبا کامل کلیه مبتلا شوند، بیمار بهاصطلاح در مرحله آخر بیماری کلیوی قرار دارد. در مرحله نهایی، به دیالیز یا پیوند کلیه نیاز است.
دیالیز
وقتی کلیهها قادر به انجام عملکرد خود نباشند، دیالیز مواد زائد و مایعات اضافه را از خون بیمار پاک میکند. دو روش دیالیز به نام همودیالیز و دیالیز صفاقی وجود دارد.
در همودیالیز، دستگاهی مواد زائد و مایعات اضافه را از خون بیمار فیلتر میکند. درمانهای همودیالیز معمولاً سه بار در هفته انجام میشود.
در دیالیز صفاقی، یک لوله نازک (کاتتر) وارد حفره شکم میشود و آن را با یک محلول دیالیز پر میکند که مواد زائد و مایعات اضافه را جذب کند. پس از مدتی، محلول دیالیز که مواد زائد را با خود حمل میکند، از بدن تخلیه میشود. دیالیز صفاقی معمولاً هر روز در خانه انجام میشود.

پیوند کلیه
پیوند کلیه شامل قرار دادن کلیه سالم از طریق اهداکننده در بدن بیمار با عمل جراحی است. کلیههای پیوندی میتوانند از طریق اهداکنندگان متوفی یا زنده دریافت شوند.
برای اینکه بدن بیمار عضو جدید را رد نکند و بهاصطلاح، پیوند را پس نزند، بیمار باید تا آخر عمر از داروهای سرکوبکننده بخشی از سیستم ایمنی استفاده کند. در صورت پیوند کلیه دیگر نیازی به دیالیز نیست.
چگونه کلیههای سالمی داشته باشیم
با سبک زندگی مناسب کلیههای ما میتوانند همیشه عملکرد مناسب خود را حفظ کنند. یکی از مهمترین مواردی که در موضوع سلامت کلیهها باید به خاطر بسپارید، هیدراته ماندن کلیهها یا مصرف میزان مورد نیاز آب است. کلیهها برای عملکرد صحیح و دفع سموم بدن به آب نیاز دارند.
در این بخش پیشنهادهایی برای سلامت کلیه و جلوگیری از بیماری کلیهها مطرح میشود:
- رژیم متعادل غذایی داشته باشد: بسیاری از مشکلات کلیوی ناشی از فشار خون بالا و دیابت است. در نتیجه، حفظ یک رژیم غذایی سالم میتواند از چندین علت شایع بیماری کلیه جلوگیری کند. مؤسسه ملی قلب، ریه و خون (NHLBI) رژیم دش (DASH) را برای حفظ فشار خون سالم توصیه میکند.
- به اندازه کافی ورزش کنید: هر روز به مدت ۳۰ دقیقه ورزش میتواند خطر فشار خون و چاقی را کاهش دهد. هر دوی این عوارض میتوانند سلامت کلیهها را تحت تأثیر قرار دهند.
- آب زیادی بنوشید: مصرف مایعات، بهویژه آب برای سلامت کلیهها مهم است. مصرف حدود ۶ تا ۸ لیوان آب در روز میتواند به بهبود و حفظ سلامت کلیه کمک کند.نوشیدن روزانه ۸ لیوان آب میتواند در حفظ سلامت کلیهها مؤثر باشد
- در مصرف مکملها دقت کنید: هنگام مصرف مکملها مراقب باشید؛ زیرا همه مکملهای غذایی و ویتامینها مفید نیستند. اگر فرد از این نوع داروها بیش از حد مصرف کند، برخی از آنها میتوانند به کلیهها آسیب برسانند. بهعنوان مثال، مصرف بیش از حد ویتامین C و مکمل کلسیم میتواند موجب ایجاد سنگ کلیه شود.مقالههای مرتبط:هرآنچه باید درباره کلسیم بدانید؛ فواید، عوارض کمبود و مواد غذایی حاوی آنبروز نارسایی کلیه بر اثر مصرف مقدار زیاد مکمل ویتامینی
- مصرف نمک و برخی مواد معدنی را محدود کنید: مصرف سدیم را حداکثر در روز به ۲۳۰۰ میلیگرم محدود کنید. مقدار مورد نیاز پتاسیم و فسفر بدن به ترتیب ۲۰۰۰ و ۱۰۰۰ میلیگرم تعیین شده است و مصرف بیشتر آنها میتواند برای کلیهها مضر باشد.
- از سیگار کشیدن پرهیز کنید: دود تنباکو رگهای خونی را مسدود میکند. بدون خونرسانی کافی، کلیهها قادر به انجام کار طبیعی خود نخواهند بود.
- داروهای بدون نسخه (OTC): داروهای بدون نسخه، صرفاً به این دلیل که فرد برای تهیه آن نیازی به نسخه پزشک ندارد، بی ضرر نیستند. استفاده بیش از حد از داروهای OTC، مانند ایبوپروفن و ناپروکسن، میتواند به کلیهها آسیب برساند.
- انجام منظم آزمایشهای غربالگری: هر فرد مبتلا به فشار خون یا دیابت باید غربالگری منظم کلیه را انجام دهد تا در کوتاهترین زمان، هرگونه مشکلات احتمالی کلیه فرد تشخیص داده شود.
- خواب مناسب داشته باشید و استرس خود را مدیریت کنید: مؤسسه ملی دیابت و بیماریهای گوارشی و کلیوی (NIDDK) توصیه میکند هر شب ۷ تا ۸ ساعت بخوابید و فعالیتهایی برای کاهش و کنترل استرس را در برنامه روزانه خود قرار دهید.
مواد غذایی مؤثر بر سلامت کلیهها
مصرف برخی از مواد غذایی در رژیم روزانه میتواند در حفظ سلامت و عملکرد کلیهها مؤثر باشد. در این بخش به معرفی برخی از آنها میپردازیم:

- گل کلم و کلم
- بلوبری و کرنبری
- انگور قرمز و سیب
- سفیده تخم مرغ
- سیر و پیاز
- روغن زیتون
- بلغور
- مرغ
- فلفل دلمهای
- ماکادمیا (فندق استرالیایی)
- تربچه
- شلغم
- آناناس
- قارچ