منشأ خون ما با آنچه که تاکنون میپنداشتیم متفاوت است
در مطالعاتی پیرامون بارکدگذاری در خون موشها، دو منبع مستقل برای سلولهای خونی در موشها کشف شده است. درصورت تأیید شدن فرایند مشابه در انسان، برداشت ما از سرطانهای خون، پیوند مغز استخوان و پیری سیستم ایمنی بدن تغییر خواهد کرد.
شاید منشأ خون ما بهطور کامل شبیه آن چیزی نباشد که پیش از این میپنداشتهایم. در طی پژوهشی پیشگامانه که با اتکا به بارکد شدن سلولی در موشها صورت گرفته، نشان داده شده که سلولهای خونی نه لزوماً از یک نوع سلول مادر، بلکه از دو نوع سلول مادر حاصل میشوند و این اتفاق میتواند با پیامدهای بالقوه پیرامون سرطان خون ، پیوند مغز استخوان و ایمونولوژی همراه باشد.دکتر فرناندو کامارگو، از فعالان برنامهی سلولهای بنیادی در بیمارستان کودکان بوستون، سرپرستی مطالعهی اخیر پیرامون خون روی موشها را بر عهده داشته است. مقالهی پژوهشی آنها در ۱۵ ژوئن ۲۰۲۲ در ژورنال نیچر منتشر شد.
کامارگو که عضو مؤسسهی سلولهای بنیادی هاروارد هم محسوب میشود، درمورد پژوهش اخیر میگوید:
از نظر تاریخی، افراد معتقدند که بخش عمدهی خون ما از تعداد بسیار کمی از سلولها ناشی میشود؛ سلولهایی که در نهایت به سلولهای بنیادی خون تبدیل شده و همچنین بهعنوان سلولهای بنیادی خونساز در نظر گرفته میشوند. ما از یافتن گروه دیگری از سلولهای پیشسازی که از سلولهای بنیادی حاصل نمیشوند، شگفتزده شدیم. آنها بخش عمدهی خون را در طی زندگی جنینی تا سالهای اول بزرگسالی میسازند و سپس به تدریج شروع به کمتر شدن میکنند.
محققان اکنون میخواهند بفهمند آیا این یافتهها در انسان نیز صدق میکند یا خیر. اگر یافتههای اخیر روی موشها، درمورد انسانها هم صدق کند، در آن صورت، سلولهای یادشده را که بهعنوان سلولهای پیشساز چندگانهی جنینی (EMPPS) شناخته میشوند، خواهیم توانست بهطور بالقوه در توسعهی درمانهای جدید برای تقویت سیستم ایمنی بدن افراد استفاده کنیم. آنها همچنین میتوانند مسیرهای جدیدی را در درمان سرطانهای خون، بهویژه در کودکان هموار کنند و از سویی به پیوند مؤثرتر مغز استخوان کمک کنند.
بارکدهای سلولی
تیم کامارگو یک تکنیک مبتنی بر بارکد را که چند سال پیش توسعه داده و در ژورنال Cell منتشر کرده بودند. او و همکارانش در پژوهش اخیر به همان روش منتشرشده در آن زمان متوسل شدند. آنها با استفاده از آنزیم معروف به ویرایش ژن ترانسپوزاز یا CRISPR، توالی های ژنتیکی منحصربهفرد را در سلولهای جنینی موش وارد کردند.
این فرایند به گونهای انجام شد که سلولهای بهوجودآمدهی متعاقب از سلولهای جنینی اولیه نیز دارای همان زنجیرههای توالی باشند. چنین کاری به تیم پژوهشی امکان میداد که بتوانند ظهور همهی انواع مختلف سلولهای خونی را از هنگام به وجود آمدنشان تا دوران بزرگسالی رهگیری کنند. کامارگو میگوید:
پیش از این، افراد و گروههای مختلف چنین ابزارهایی را نداشتند. از طرفی، این ایده که سلولهای بنیادی باعث ایجاد تمام سلولهای خونی میشوند، آنچنان در این رشته جای پای خود را محکم ساخته که هیچ کس سعی در زیر سؤال بردن آن ندارد. ما توانستیم با ردیابی اتفاقاتی که با گذشت زمان در موشها رخ داده بود، جنبهی زیستشناختی جدیدی را ببینیم.
درک پیری سیستم ایمنی
محققان ازطریق ارزیابی بارکدها دریافتند که EMPPها، در مقایسه با سلولهای بنیادی خون، منبع غنیتری از سلولهای لنفاوی مهم برای پاسخهای ایمنی هستند؛ سلولهایی همچون سلولهای B و سلولهای T. کامارگو معتقد است که وقوع کاهش در شمار EMPP که با افزایش سن مشاهده میشود، شاید در توضیح سازوکار یا چرایی ضعیفتر شدن سیستم ایمنی بدن افراد با افزایش سن مرتبط باشد. کامارگو توضیح میدهد:
ما اکنون در تلاش هستیم تا بفهمیم که چرا این سلول ها در سنین میانسالی تحلیل میروند؛ کاری که بهطور بالقوه میتواند به ما اجازه دهد تا آنها را با هدف جوانسازی سیستم ایمنی بدن دستکاری کنیم.
از حیث تئوری، دو رویکرد و روش برای جوانسازی میتواند وجود داشته باشد:
- افزایش عمر سلولهای EMPP، شاید ازطریق عاملهای محرک رشد یا مولکولهای سیگنالدهندهی ایمنی
- درمان سلولهای بنیادی خون با ژندرمانی یا روشهای دیگر برای شبیهتر ساختن آنها به EMPPها
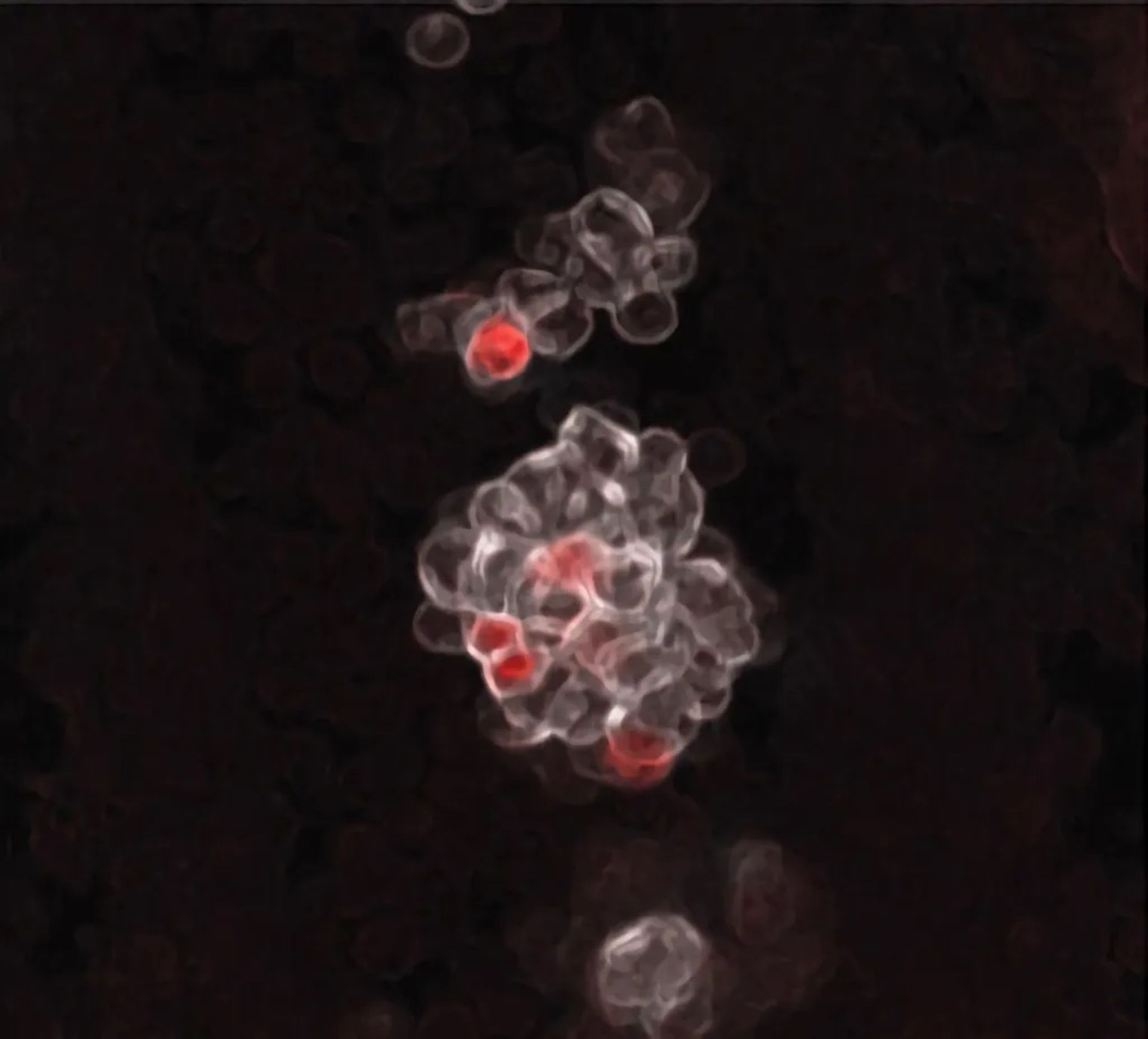
خوشههای نخستین سلولهای خونساز که در دیوارههای شریان ناف جنین موش متولد میشوند. سلولهای رنگی قرمز نشاندهندهی سلولهای پیشساز چندگانهی جنینی (EMPPS) هستند.
گشایش در درمان سرطانهای خون
کامارگو همچنین از پیامدهای احتمالی برای درک بهتر در مسیر درمان سرطان خون هیجان زده است. بهعنوان مثال، لوسمیهای میلوئیدی که بیشتر افراد مسن را درگیر میکند، بر سلولهای خون میلوئیدی مانند گرانولوسیت ها و مونوسیتها تأثیر میگذارند. کامارگو بر این باور است که این نوع لوسمیهای شایع در افراد مسن ممکن است از سلولهای بنیادی خون منشأ گرفته باشند و از سوی دیگر شاید لوسمیهای شایع در کودکان که بیشتر از نوع لوسمی لنفوئید هستند از EMPP ها سرچشمه بگیرند. وی توضیح میدهد:
ما در پی آن هستیم که با نگاهی دقیق به اثرات سرطانها در سلولهای بنیادی خون و EMPPها در بدن موش، پیامدهای حاصل از جهشهای منتهی به لوسمی را درک کنیم. میخواهیم ببینیم که آیا لوسمیهایی که از سلولهای منشأ مختلف پدیدار میشوند، با یکدیگر متفاوت هستند یا خیر.
بهبود پیوند مغز استخوان؟
در انتها به یکی دیگر جنبههای مهم این پژوهش میرسیم. تشخیص اینکه دو نوع سلول مادر در خون وجود دارد میتواند روند پیوند مغز استخوان را متحول کند.
هنگامی که پیوند مغز استخوان را در موشها را امتحان کردیم، دریافتیم که EMPPها بهخوبی پیوند نمیپذیرند و پیوندهایشان فقط چند هفته دوام میآورد. اگر بتوانیم چند ژن مطلوب را برای بهبود بازههای تداوم پیوند این سلولها پیدا و اضافه کنیم، در آن صورت بهطور بالقوه میتوانند به منبع بهتری برای پیوند مغز استخوان تبدیل شوند. این دسته از سلولها در اهداکنندگان مغز استخوان جوانتر، در قیاس با سلولهای بنیادی خون پرشمارتر هستند و برای تولید سلولهای لنفوئیدی در اولویت قرار میگیرند. چنین سلولهایی میتوانند به بازسازی بهتر سیستم ایمنی بدن و عوارض عفونت کمتر بعد از پیوند منجر شوند.