آیا باید اجازه داد کووید ۱۹ در میان افراد جوان و سالم منتشر شود؟

همانطور که امواج جدید کووید ۱۹ جهان را درمینوردد، دستورهای خانهنشینی دوباره متداول شده است؛ البته این بار با سختگیری بیشتری اجرا میشوند و مطمئناً جان مردم را نجات میدهند. بااینحال مشخص شده است که از دست دادن شغل، ایجاد اختلال در آموزش و خدمات پزشکی و آسیبهای روانی حاصل از این وضعیت، عوارض خاص خود را دارد و در مواردی منجر به مرگ میشود.
بهنظر میرسد سیستمهای آزمایش و ردیابی که با هدف ممانعت از انتشار ویروس بهوسیلهی افرادی که درمعرض ویروس قرار گرفتهاند، انجام میشود، در برخی مکانها کارآمد باشد ولی در برخی مناطق حاصلی نداشته باشد. در وضعیت نبود واکسن یا درمانهای داروی مؤثر، این سؤال بهطور مکرر مطرح میشود که این وضعیت تا کی ادامه پیدا میکند؟
در تاریخ ۴ اکتبر، سه تن از متخصصان بهداشت عمومی از دانشگاههای هاروارد، آکسفورد و استنفورد با ارائهی طوماری از دولتها خواستند رویکرد خود را به روشی ریشهای تغییر دهند. «اعلامیهی بارینگتون بزرگ» که نام آن برگرفته از شهر بارینگتون بزرگ در ماساچوست است که طومار مذکور در آن امضا شده است، پیشنهاد میکند که حین انجام اقداماتی برای محافظت از افراد آسیبپذیر دربرابر عفونت، اجازه داده شود که عفونت بهطور آزادانه در میان افراد جوانتر و سالمتر منتشر شود. این رویکرد مبتنی بر مفهوم ایمنی جمعی است که در آن وقتی تعداد کافی از جمعیت درنتیجهی ابتلا به عفونت دربرابر آن ایمنی کسب کنند، انتشار بیماری متوقف میشود.
ایمنی جمعی دربرابر کووید ۱۹، ایدهای بحثبرانگیز است. در ۱۴ اکتبر گروه دیگری از متخصصان بهداشت در رد این مطلب، نامهای در مجلهی لنست منتشر کردند و آن را «استدلال غلطی که با شواهد علمی حمایت نمیشود»، خواندند. عنوان نامهی آنها «یادداشت جان اسنو» است. جان اسنو پزشک انگلیسی بود که اصول همهگیرشناسی را در دههی ۱۸۵۰ ایجاد کرد. در این نامه از دولتها خواسته میشود هر کاری که لازم است، برای مهار شیوع ویروس عامل کووید ۱۹ یعنی SARS-CoV-2 انجام دهند. خصوصا این نامه خواستار تداوم محدودیتها تا زمانی است که دولتها سیستمهای کارآمد آزمایش، ردیابی و جداسازی افراد آلوده را پیاده کنند.
هر دو دادخواست بهصورت آنلاین امضای هزاران دانشمند را از سرتاسر جهان جمعآوری کردهاند. پیشنهاد بارینگتون بزرگ، پیشنهاد خطرناکی است. هرگونه قضاوت در مورد اینکه آیا عفونت طبیعی میتواند دربرابر ویروس SARS-CoV-2 ایمنی جمعی ایجاد کند، شتابآمیز است.
هنوز مشخص نشده است که آیا افراد عفونی دربرابر عفونت مجدد ایمنی بادوامی ایجاد میکنند و اگر چنین است، ایمنی چقدر شایع است. مواد معدودی از عفونت مجدد بهطور قطعی تأیید شده است (تأیید این موارد با اثبات این موضوع انجام میشود که ژنوم ذرات ویروسی که در عفونتهای اول و دوم پیدا شده است، واقعاً با هم فرق دارند و بنابراین عفونت دوم نمیتواند ادامهی عفونت اول باشد.)
اگرچه بسیاری از عفونتها میتوانند بدون شناساییشدن رخ دهند. حدود ۸۰ درصد از افرادی که به SARS-CoV-2 آلوده میشوند، دچار علائم خفیفی میشوند یا اصلاً علائم بیماری را نشان نمیدهند. بیشتر این موارد خفیف حتی در کشورهایی که ظرفیت آزمایش آنها بالا است، آزمایش نمیشوند. مطالعهی ایدهآل برای حل این عدم قطعیت، شامل آزمایش مجدد و مکرر گروه بزرگی از افراد است که در گذشته به عفونت مبتلا شدهاند تا مشخص شود چه تعدادی از آنها دوباره عفونی شدهاند. اما شناسایی کسانی که عفونت خفیفی دارند یا علائم بیماری را نشان نمیدهند، سخت است.
آزمایشهایی که آنتیبادیهای ضد SARS-CoV-2 را در مطالعات بزرگ مورد جستوجو قرار میدهند، اغلب قادر به تشخیص آنتیبادیها در موارد خفیف نیستند. برخی مطالعات نشان دادهاند که آنتیبادیها در این بیماران با گذشت زمان ناپدید میشوند. اما اینکه آیا چنین چیزی معادل از بین رفتن ایمنی است، هنوز مشخص نیست. اگر پاسخ ایمنی به SARS-CoV-2 شبیه پاسخ ایمنی دربرابر ۶ ویروس کرونای دیگری باشد که انسانها را آلوده میکنند، شیوع آزادانهی آن در نهایت برای مدتی انتقال را کاهش میدهد. اما سؤال این است که آن دوره چقدر طول میکشد؟
چهار مورد از ۶ ویروس کرونا موجب بروز علائمی میشوند که با عنوان سرماخوردگی توصیف میشوند (گرچه انواع دیگری ویروسها نیز باعث سرماخوردگی میشوند.) دچار شدن به عفونت ناشیاز این ویروسها محافظتی را فراهم میکند که معمولاً کمتر از یک سال طول میکشد. دو ویروس کرونای انسانی دیگر یعنی سارس و مرس موجب بیماری جدی میشوند. مصونیت دربرابر این ویروسها تا چندین سال ادامه دارد. اگر محافظت دربرابر SARS-CoV-2 کوتاهمدت باشد یا قوی نباشد، مانند مواردی که هر زمستان با پاتوژنهای تنفسی دیگر رخ میدهد، ویروس به شکل همهگیریهای مکرر شیوع پیدا میکند. اگر ماندگاری ایمنی بیشتر باشد، استدلال بارینگتون بزرگ محتملتر است.
مخالفان چه میگویند؟
نویسندگان یادداشت جان اسنو استدلال میکنند که مرگ و ناتوانی همراه با طرح بارینگتون بزرگ بسیار زیاد خواهد بود. سهمی از جمعیت که باید عفونی شوند، به این موضوع بستگی دارد که ویروس به چه آسانی منتشر میشود. در سادهترین حالت، آستانه ایمنی جمعی بهعنوان بخشی از جمعیت، برابر 1-(1/R) است که در این رابطه، R میانگین تعداد افرادی است که ویروس را از یک فرد عفونی میگیرند. بدون فاصلهگیری اجتماعی، مقادیر R برای اروپا در محدودهی ۳ تا ۴ است؛ یعنی ایمنی جمعی زمانی ایجاد میشود که دوسوم تا سهچهارم جمعیت عفونی شده باشند. (نمودار یک را ببینید)
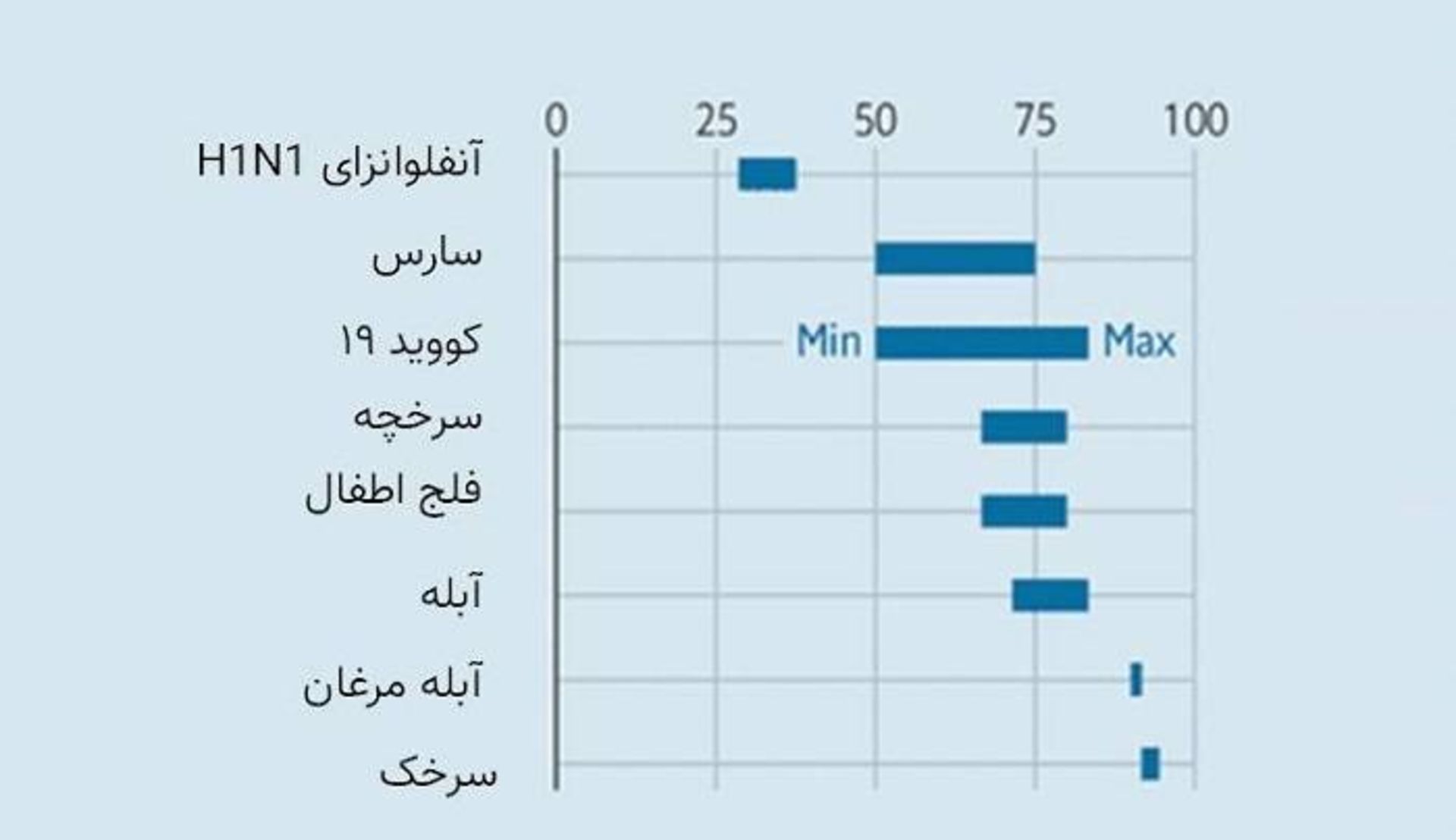
نمودار یک. محدودهی تخمینی آستانه ایمنی جمعی برخی از بیماریها
در فرمول فوق فرض میشود که احتمال ابتلا به عفونت در همهی افراد یکسان است؛ درحالیکه در واقعیت چنین نیست. اگر احتمال عفونت متغیر باشد، آستانه کمتر از چیزی است که فرمول نشان میدهد. برای مثال، افراد جوان نسبت به سالمندان تماسهای بیشتری دارند و بنابر این احتمال اینکه به ویروس دچار شوند، بالاتر است. برخی مدلها که تنوع در نرخ تماسها را در نظر میگیرند، به این نتیجه رسیدهاند که آستانه ایمنی جمعی در غرب اروپا میتواند تا حد ۴۳ درصد پایین باشد.
همچنین ممکن است آستانه رسیدن به ایمنی جمعی درنتیجهی ایمنی حاصل از عفونتهای گذشته با ویروسهای کرونا مسبب سرماخوردگی کاهش پیدا کند. این نوع محافظت حاصل سلولهای T است که جزء دیگری از سیستم ایمنی هستند. برخلاف آنتیبادیها که برای حمله به عامل بیماریزای خاص بهطور سفارشی ساخته میشوند، سلولهای T در تشخیص و تعقیب مهاجم کمتر اختصاصی عمل میکنند.
چندین مطالعه از نمونههای خون که مربوط به قبل از دنیاگیری کووید ۱۹ است، نشان دادهاند که سلولهای T که از قبل وجود دارند، در ۲۰ تا ۵۰ درصد موارد واکنش قدرتمندی دربرابر ویروس عامل دنیاگیری نشان میدهند. این نتیجهای هیجانانگیز است؛ اما هنوز مشخص نیست آیا افراد دارای این سلولهای T اگر در زندگی واقعی با SARS-CoV-2 مواجه شوند، دچار بیماری خفیفتری میشوند یا اینکه اصلاً دچار بیماری نمیشوند. شیوع کووید ۱۹ روی ناو هواپیمابر فرانسه تا زمانی که ۷۰ درصد از خدمه به ویروس آلوده نشدند، متوقف نشد که نشان میدهد حفاظت متقاطع حاصل از عفونتهای سرماخوردگی ممکن است فقط یک تئوری خوب باشد.
با درنظرگرفتن تمامی موارد فوق میتوان گفت اگر دست از مهار SARS-CoV-2 برداشته شود، شاید طی ۶ ماه نیمی از مردم یا حتی بیشتر به عفونت دچار شوند. پیشنهاد بارینگتون بزرگ آن است که هنگام وقوع این اتفاق باید میزان محافظت از آسیبپذیرترین افراد تشدید شود. تشخیص اینکه افراد آسیبپذیر چه کسانی هستند، کار سادهای نیست؛ اما دانش در مورد این عوامل خطر در حال بهتر شدن است.
مقالهای که در ۲۰ اکتبر در مجلهی BMJ منتشر شد، ماشینحساب خطر کووید ۱۹ را تشریح میکند که با استفاده از دادههای ۶ میلیون نفر در بریتانیا، احتمال بستری شدن و مرگ براثر کرونا در افراد را پیشبینی میکند. اعتبارسنجی این الگوریتم روی ۲ میلیون نفر دیگر نشان داد که ۵ درصد از افرادی که ماشینحساب پیشبینی میکرد درمعرض بیشترین خطر قرار داشته باشند، ۷۵ درصد از موارد مرگ ناشی از کرونا را تشکیل میدادند.
اما آگاهی از چنین نمرات خطر یا نشانگرهای سادهتر از خطر بالا (سن بالا، چاقی و خصوصا دیابت) اغلب در عمل کاربرد چندانی ندارد. اکثر افراد نمیتوانند زندگی خود را به شیوهای تغییر دهند که خطر عفونت خود را حذف کنند؛ خصوصا وقتی که تعداد زیادی عفونت در اطراف آنها وجود دارد. کسانی که از آنها مراقبت میکنند یا با آنها در یک مکان زندگی میکنند، در مقطعی از زمان دچار بیماری میشوند و بهطور ناخواسته ویروس را به آنها منتقل میکنند.
اگرچه بیشتر مرگومیر ناشیاز کووید ۱۹ مربوط به سالخوردگان است، بسیاری از بزرگسالان در گروههای سنی جوانتر نیز درمعرض خطر بالایی قرار دارند. در اوج همهگیری کووید ۱۹ در انگلیس و ولز، مرگومیر در میان افراد دارای سن ۴۵ تا ۶۴ سال ۸۰ درصد بالاتر از حد معمول بود. (نمودار دو را ببینید)
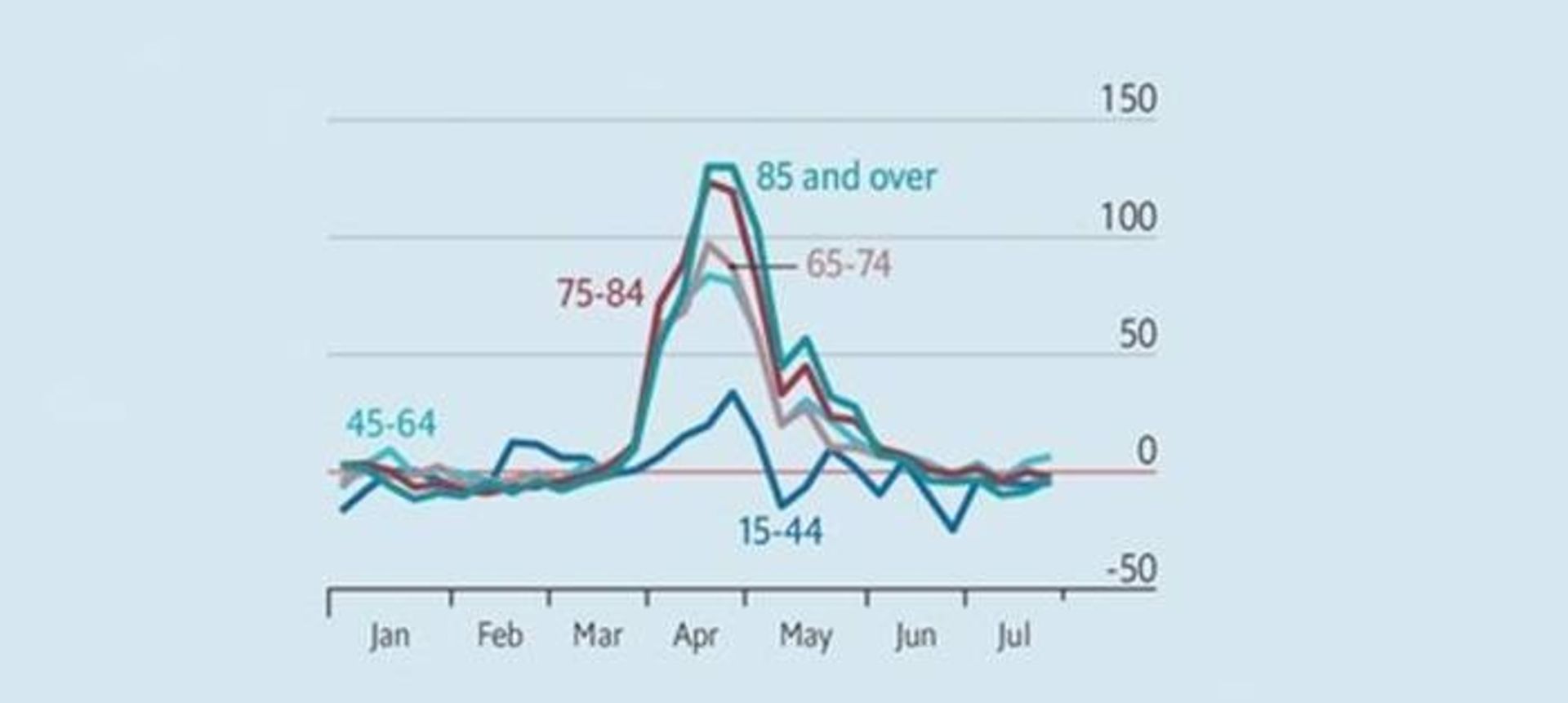
نمودار دو. مرگ ناشی از تمامی علل در انگلیس و ولز براساس گروههای سنی در سال ۲۰۲۰، تغییرات هفتگی نسبت به میانگین سالهای ۲۰۱۵ تا ۲۰۱۹ (درصد)
اگرچه بیشتر افراد درصورت ابتلا به کووید ۱۹ دچار بیماری جدی نمیشوند، ۵ درصد از کسانی که دچار علائم میشوند، ممکن است حداقل به مدت ۸ هفته دچار ناخوشی باشند (وضعیتی که به آن کووید طولانیمدت گفته میشود.) برخی از آنها پس از ۶ ماه بهبود نیافتهاند و نگرانیهایی وجود دارد که هرگز به حالت عادی برنگردند. حتی اگر کمتر از یک درصد از افراد عفونی در این گروه بدشانس قرار گیرند، با درنظر گرفتن کل جمعیت یک کشور، تعدادی زیادی از مردم دچار ناتوانیهای مادامالعمر خواهند شد.
یکی دیگر از ناشناختههای بزرگ دیگر آن است که آیا ممکن است ویروس تأثیرات پنهانی بر سلامتی داشته باشد که در آینده نمایان شود. برخی مطالعات تغییرات نامحسوس قلبی به دنبال موارد خفیف کووید ۱۹ را نشان دادهاند. شاید سالها طول بکشد تا مشخص شود که آیا این مشکلات در برخی افراد منجر به بروز مشکلات قلبی جدی میشوند یا اینکه اصلاً اهمیتی ندارند.
نتیجه
طرح بارینگتون بزرگ پیشنهادی پرخطر و دارای پاداش بالا است. درمقابل، طرح جان اسنو مرگومیر کووید را در کوتاهمدت کاهش میدهد؛ اما در بلندمدت بسیاری از افراد بهعلت مشکلات ناشی از محدودیتها و اختلالات دیگر جان خود را از دست میدهند و حتی ممکن است هزینهی آن بالاتر از رویکرد ایمنی جمعی باشد.
با گذشت زمان، وقتی دولتها سیستمهای آزمایش و ردیابی مورد نیاز برای جایگزین کردن محدودیتها را پیاده کنند، انگیزه برای روند بارینگتون بزرگ کمتر میشود. خوشبختانه با تولید واکسن یا داروهای مناسب برای درمان کووید ۱۹ کل این بحث بیمعنا خواهد بود.
انتظار میرود نتایج چندین کارآزمایی کارآیی واکسنها و آزمایش داروهای امیدوارکننده در هفتههای آینده دردسترس قرار گیرد. اگر کووید ۱۹ کشندگی کمتری داشته باشد و مقداری مصونیت از واکسن حاصل شود، مسیرهای ترسیمشده بهوسیلهی دو دادخواست درنهایت به هم خواهند پیوست.
نظرات