
معرفی انواع تست کرونا؛ از PCR تا آنتی ژن و آنتی بادی
در این روزها که متأسفانه شاهد اوجگیری دوباره ویروس کرونا در کشور هستیم، احتمالاً تجربه جستجو در اینترنت برای آشنایی بیشتر با انواع تستهای کرونا را داشتهاید و اگر در این خصوص به منابع مختلف سر زده باشید، شاید کمی دچار سردرگمی شدهاید. عباراتی مانند تست PCR، تست آنتیژن یا آنتیبادی به خودی خود گیجکننده هستند؛ حالا به آنها عبارات دیگری چون تست مولکولی، سرولوژی و آنتیژن را هم اضافه کنید.
این عبارتهای عجیب و گوناگون ممکن است این تصور را ایجاد کنند که برای تشخیص ویروس کووید ۱۹ تستهای زیادی وجود دارد؛ اما واقعیت این است که تمام این عبارات را که برخی از آنها برای اشاره به یک تست به کار میروند، میتوان در دو یا سه دستهبندی کلی قرار دارد. باقی اسامی تنها مربوط به تکنیکهای مختلفی هستند که در تست کرونا به کار میروند، نه نوع متفاوتی از تست.
دو نوع تست کلی کرونا: تشخیصی و آنتیبادی
در حال حاضر، بهطور کلی تنها دو نوع اصلی تست کرونا وجود دارد: آزمایشهای تشخیصی که به دنبال ردی از ویروس فعال کرونا در مخاط یا بزاق هستند و دیگری آزمایش خون که به دنبال آنتیبادیها یا همان شواهدی است که نشان میدهد سیستم ایمنی بدن قبلا در تماس با ویروس کرونا قرار گرفته است.
در دسته اول که با هدف کشف ویروس فعال کرونا در بدن انجام میشود، تست مولکولی (ژنومی) و تست آنتیژن (جریان جانبی) قرار داد. در دسته دوم که فقط مشخص میکند بدن شما در گذشته به ویروس کرونا مبتلا شده است یا خیر، تست آنتیبادی (سرولوژی) قرار دارد.
برای انجام هر یک از این سه مدل تست، تکنیکهای مختلفی وجود دارد؛ مثلا برای تست مولکولی یا ژنومی، از روش RT-PCR، روش RT-LAMP بالینی و روش CRISPR استفاده میشود. در تست آنتیژن یا LFT تنها روش آنتیژن سریع وجود دارد و برای تست آنتیبادی یا سرولوژی، دو روش ELISA و تست سریع (ایمونوکروماتو گرافیکی) به کار برده میشود.
همانطور که گفتیم، برای تشخیص SARS-CoV-2 در بدن، ویروسی که باعث بیماری کووید ۱۹ میشود، دو نوع تست مولکولی و آنتیژن وجود دارد که تفاوت آنها بهطور خلاصه این است که در روش آنتیژن، آزمایشها به دنبال پیدا کردن تکهای از پوشش ویروس هستند، اما در روش مولکولی یا ژنومی، آزمایشها تلاش میکنند اسید نوکلئیک متعلق به ویروس، مانند RNA (که به همراه DNA باعث تشکیل پروتئینها در بدن میشوند) را پیدا کنند.
تستهایی که به دنبال ردی از RNA ویروس هستند، از حساسیت بسیار بالایی برخوردار هستند؛ در واقع این حساسیت به قدری زیاد است که جواب تست ممکن است حتی پس از بهبود کامل بیماری و پایان دوره انتقال ویروس به دیگران، همچنان مثبت باشد.
در مقابل، تستهای آنتیژن سریعتر و ارزانتر هستند، اما از درجه دقت و حساسیت تستهای RNA برخوردار نیستند. به عبارت دیگر، احتمال بروز نتیجه «منفی کاذب» در تستهای آنتیژن بیشتر از تستهای مولکولی است و ممکن است موارد ابتلا به ویروس با فراوانی بیشتری کشف نشوند. از طرفی، هم تست آنتیژن و هم تست مولکولی قادر نیستند زمانی را که بیماری فرد دیگر مسری نیست، پیشبینی کنند.
در ادامه به بررسی کامل روشهای مختلفی که در تستهای کرونا به کار میروند، خواهیم پرداخت.
انواع مختلف تست های کرونا:
- روش PCR که در آن آزمایش برای تشخیص بیماری به آزمایشگاه فرستاده میشود.
- روش LFT (جریان جانبی) یا آنتیژن یا تست فوری که میتواند در محل ابتلا به کرونا را تشخیص دهد، اما به اندازه آزمایشهای PCR دقیق نیست.
- روش آنتیبادی یا آزمایش خون که نمیتواند ویروس فعال را تشخیص بدهد، اما مشخص میکند که آیا بدن فرد علیه کووید ۱۹ پادتن تولید کرده است یا خیر.
تست پی سی آر (PCR) چیست؟
تست PCR، یا واکنش زنجیرهای پلیمراز (polymerase chain reaction) تکنیکی برای تکثیر و افزایش مقادیر اندک DNA است تا بتوان روی آن، تجزیه و تحلیل انجام داد. این تکنیک که در دهه ۱۹۸۰ توسط کری مالیس، بیوشیمیست آمریکایی، کشف شد و جایزه نوبل شیمی را برای او به همراه داشت، از چرخههای گرمایش و سرمایش برای تولید میلیونها نسخه از مقدار بسیار کمی از DNA استفاده میکند؛ سپس به کمک رنگ فلورسنت که در حضور DNA شروع به درخشش میکند، میتوان تشخیص داد چه مقدار DNA در این ترکیب وجود دارد. این روش برای تشخیص حضور عامل بیماریزا در بدن میزبان یا روی سطوح، مفید است.
اما برای تشخیص ویروسی مانند SARS-CoV-2 که عامل بیماری کرونا است، دانشمندان ابتدا باید ژنوم آن را که فقط از یک RNA تکرشتهای ساخته شده است، به DNA تبدیل کنند. آنها این کار را به کمک آنزیم مفیدی به نام «ترانس کریپتاز معکوس» یا «وارونویس» انجام میدهند. با ترکیب این دو تکنیک، یعنی تبدیل RNA به DNA و سپس تکثیر آن، به همان روش RT-PCR معروف میرسیم که اسم آن را احتمالاً بیشتر از انواع دیگر تست کرونا شنیده باشید.
تست PCR بالاترین دقت و حساسیت را بین تستهای کرونا دارد
به عبارت دیگر، RT-PCR روشی است که در آن ابتدا RNA ویروس به DNA تبدیل میشود و سپس این DNA به کمک چرخههای سرمایشی و گرمایشی به قدری تکثیر میشود تا بتوان آن را تجزیه و تحلیل کرد.
در حال حاضر، روش RT-PCR یا همان PCR، روش استاندارد طلایی و مرجع برای تشخیص قطعی بیماری کرونا محسوب میشود. PCR نسبت به روشهای دیگر از بیشترین مقدار حساسیت برخوردار است و نتایج آن بسیار دقیق هستند. اگر پزشک به وجود ویروس کرونا در شما مشکوک باشد یا اگر بخواهید بعد از یک دوره ابتلا به کرونا به محل کار بازگردید، لازم است تست PCR بدهید تا بهطور دقیق مشخص شود هیچ ردی از ویروس فعال در بدن شما باقی نمانده است.
روش انجام تست PCR
برای انجام تست PCR در بیشتر موارد، نمونهبردار مخاط بینی یا گلوی فرد را به کمک سواب مخصوصی جمعآوری میکند. برخی از تستهای مولکولی نیز هستند که از بزاق دهان استفاده میکنند تا برای افراد راحتتر باشد.
آزمایشهایی که با استفاده از سواب نازوفارنکس انجام میشوند، یعنی همان سوابی که به عمق بینی وارد میشود تا به ته گلو برسد، در حال حاضر رایجترین روش انجام PCR هستند که نیازمند نمونهبردار متخصص در محل و تجزیه و تحلیل تست در آزمایشگاه است.
مشکلات تست PCR
تست PCR اگرچه نسبت به سایر روشها از حساسیت و دقت بالایی برخوردار است، محدودیتهایی نیز دارد. نتایج این تست سریع نیست و باید برای بررسی به آزمایشگاه فرستاده شود که در این صورت فرد برای باخبر شدن از نتیجه تست خود مجبور است حتی تا چند روز منتظر بماند. علاوه بر این، تست PCR نیازمند تجهیزات گرانقیمت، آزمایشگاههای تخصصی و متخصصان ماهری است که بتوانند تست را بهدرستی بررسی کنند.
علاوه بر این، تستهای PCR در تشخیص حضور ویروس دقیقتر از تشخیص عدم حضور آن عمل میکنند. نتایج مطالعهای در فوریه ۲۰۲۱ نشان داد در ۳۰ درصد موارد، تستهای PCR نتایج منفی کاذب نشان دادهاند؛ به این معنی که بهطور نادرست تشخیص دادند که بیمار به ویروس کرونا مبتلا نیست.
نتایج مثبت کاذب هم ممکن است در تستهای PCR رخ بدهد. برخی از این تستها به قدری حساس هستند که ممکن است ویروس مرده و غیرفعال را نیز در بدن فردی که بهبود یافته است، پیدا کنند و بهطور نادرست تشخیص دهند فرد بهبود یافته همچنان به ویروس زنده مبتلا است.
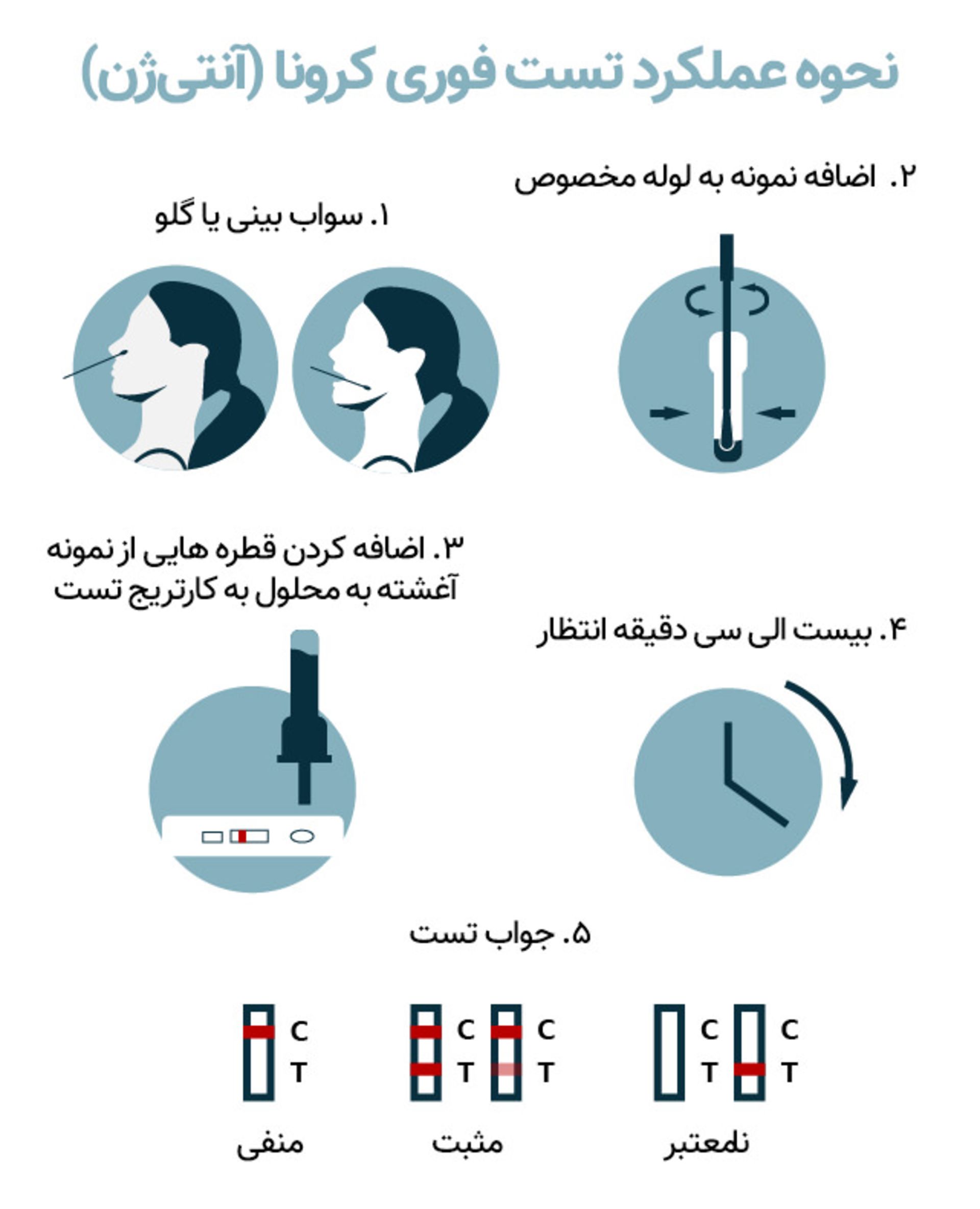
تست فوری کرونا یا آنتی ژن چیست؟

به تست جریان جانبی (Lateral Flow Test - LFT) یا آنتیژن اغلب تست رپید یا فوری گفته میشود، چرا که نتیجه آزمایش بسیار سریعتر از تستهای PCR آماده میشود. این ویژگی بهعلاوه هزینه بسیار کمتر تولید و عدم نیاز به آزمایشگاه برای بررسی نتیجه تست، باعث شده است تا از کیتهای آنتیژن برای آزمایش تعداد زیادی از افراد، مثلا در فرودگاهها، استفاده شود.
تست آنتیژن هم مثل PCR از نوع تستهای ژنومی است و برای تشخیص ویروس زنده و فعال کرونا در بدن به کار میرود. در این مدل تست، نمونهای از مخاط بینی یا گلو که به وسیله سواب مخصوصی جمعآوری شده، داخل محلولی از آنتیبادیهایی که پروتئینهای ویروس کرونا را به هم متصل میکنند، چرخانده میشود. سپس این محلول داخل دستگاه پلاستیکی که کمی شبیه تست حاملگی است، ریخته میشود. اگر تست درست انجام شده باشد، خطی رنگی در دستگاه ظاهر میشود. ظاهر شدن دو خط به این معنی است که فرد به ویروس کرونا مبتلا است.
تست آنتیژن شبیه PCR اما سریعتر، ارزانتر و با دقت کمی پایینتر است
مهمترین برتری تست آنتیژن به PCR این است که نیازی به فرستادن نمونه به آزمایشگاه نیست و نتیجه تست در عرض ۱۵ تا ۳۰ دقیقه مشخص میشود. در ضمن هزینه انجام این تستها نسبت به PCR کمتر است و بررسی آنها به نیروی متخصص نیاز ندارد.
روش انجام تست آنتیژن
از دید بیمار، تست آنتیژن تقریبا مشابه تست مولکولی یا همان PCR انجام میشود؛ به این شکل که نمونهبردار با استفاده از سواب مخصوص مخاط ته بینی یا گلوی فرد را جمعآوری میکند. اما تفاوت این مدل تست با PCR در نحوه تجزیه و تحلیل آن است. درحالیکه در تست PCR لازم است نیروی متخصص به کمک روشهایی پیچیده، RNA ویروس را به DNA تبدیل و سپس این DNA را به قدری تکثیر کند تا بتوان آن را تجزیه و تحلیل کرد، در روش آنتیژن یا تست فوری، آزمایش به کمک دستگاه پلاستیکی کوچکی انجام میشود و نتیجه به سرعت و راحتی تست حاملگی به دست میآید. اگر تنها یک نوار رنگی ظاهر شد، نتیجه تست منفی و اگر دو نوار رنگی ظاهر شد، نتیجه تست مثبت است.
در برخی از کشورها، تستهای آنتیژن را میتوان بهصورت بالینی انجام داد؛ به این معنی که فرد برای انجام آن لازم نیست به آزمایشگاه برود.
مشکلات تست آنتیژن
اگر جواب تست آنتیژن مثبت شد، به احتمال زیاد درست است و فرد مبتلا به کرونا است؛ چرا که این مدل تستها در تشخیص ویروس کرونا از دقت بسیار خوبی برخوردار هستند. اما مشکل اصلی تست آنتیژن این است که در برخی موارد قادر به تشخیص ویروس فعال کرونا نیست و به اشتباه نتیجه تست را منفی نشان میدهد. اگر در شما نشانههای ویروس کرونا وجود داشت، اما جواب تست آنتیژن منفی شد، بهتر است برای اطمینان از اینکه نتیجه تست منفی کاذب نیست، تست PCR نیز بدهید.
به عبارت دیگر، تست آنتیژن بهنوعی دقت را فدای سرعت کرده است. در بررسی ۶۴ مطالعه در اروپا و آمریکا، تفاوت زیادی در دقت انواع مختلف تستهای آنتیژن مشاهده شد. این بررسی همچنین نشان داد که عملکرد تستهای آنتیژن در تشخیص کووید ۱۹ در افرادی که علائم بیماری داشتند، بسیار بهتر از افراد بدون علائم بود. حساسیت تشخیص کرونا در تست آنتیژن در افراد علامتدار بین ۳۴ تا ۸۸ درصد و با میانگین دقت ۷۲ درصد متغیر بود. در افراد بدون علائم، این مدل تست توانست تنها ۵۸ درصد از افراد مبتلا را بهدرستی شناسایی کند.
درحالیکه استفاده از تستهای LFT در غربالگری جمعیت زیادی از افراد بدون علائم بیماری محبوبیت زیادی پیدا کرده است، متخصصان در مورد مقدار مفید بودن این مدل تست تردید دارند.
تست آنتی بادی یا سرولوژی چیست؟
تست آنتیبادی یک تفاوت اساسی با تست PCR و آنتیژن دارد و آن هدف از انجام آن است. تست آنتیبادی برای تشخیص ویروس کرونا در بدن به کار نمیرود، بلکه هدف از انجام آن فهمیدن این است که آیا بدن فرد در برابر ویروس کرونا پادتن تولید کرده است یا خیر.
آنتیبادی یا پادتن، پروتئینهای خون هستند که سیستم ایمنی بدن برای مقابله با مهاجم خارجی نظیر ویروس تولید میکند. به عبارت دیگر، تست آنتیبادی کووید ۱۹ قادر به تشخیص ویروس فعال کرونا در بدن نیست، بلکه تنها کاری که میکند این است که به شما میگوید آیا در گذشته به کرونا مبتلا شده بودید یا خیر. آنتیبادیها دستکم تا چندین روز پس از ابتلا به بیماری قابل تشخیص نیستند.
تست آنتیبادی تنها میگوید آیا فرد در گذشته به کرونا مبتلا بوده یا خیر
اگر جواب تست آنتیبادی کرونا مثبت شد، آیا به این معنی است که بدن شما در برابر ابتلای مجدد به این ویروس ایمن است؟ متأسفانه جواب این سؤال هنوز مشخص نیست و متخصصان توصیه کردهاند که حتی با وجود ابتلا به این بیماری، همچنان اقدامات پیشگیرانه را انجام دهید چرا که در مواردی فرد مجددا به کرونا مبتلا شده است.
بر اساس نتایج یک مطالعه، بدن افرادی که حتی از موارد خفیف کرونا بهبود یافته بودند، دستکم بین ۵ تا ۷ ماه آنتیبادی تولید کرده است. از تستهای آنتیبادی برای ارزیابی واکنش سیستم ایمنی بدن در افرادی که واکسن کرونا را دریافت کردهاند، استفاده میشود و نباید از آن برای تشخیص بیماری استفاده کرد.
روش انجام تست آنتیبادی
برخلاف تست PCR که بهطور معمول از سواب برای تشخیص کووید ۱۹ استفاده میکند، در تستهای آنتیبادی از نمونه خون استفاده میشود. این به این خاطر است که ویروس فعال کرونا بیشتر در دستگاه تنفسی حضور دارد تا خون، اما بعد از ابتلا به کرونا، مقدار قابل توجهی آنتیبادی در خون قابل مشاهده است.
انجام تست آنتیبادی در خانه امکانپذیر نیست و برای نمونهگیری از خون باید به کلینیک مراجعه کنید. نمونهبردار یا از خون سر انگشت یا رگ برای انجام تست استفاده میکند و بسته به نوع تست، مراحل تجزیه و تحلیل جواب آزمایش ممکن است چند ساعت طول بکشد.
البته نوعی تست آنتیبادی بالینی نیز وجود دارد که در مواقع اورژانسی با استفاده از خون سر انگشتان فرد انجام میشود و جواب تست نیز تا ۱۵ دقیقه آماده میشود.
مشکلات تست آنتی بادی
شاید اصلیترین مشکل تست آنتیبادی این است که افراد معمولا آن را با تست تشخیص کرونا اشتباه میگیرند، درحالیکه هدف از انجام این تست تشخیص واکنش سیستم دفاعی بدن به ویروس است. نتیجه آزمایش آنتیبادی تنها به شما میگوید آیا قبلا به کرونا مبتلا شدهاید و اگر این طور است، بدن شما به چه مقدار در برابر این ویروس آنتیبادی تولید کرده است. اگر دنبال تشخیص بیماری کرونا هستید، باید سراغ تست PCR بروید؛ چرا که آزمایش خون قادر نیست ردی از ویروس کرونا را که معمولا در دستگاه تنفسی جمع میشود، پیدا کند.
به غیر از این، تست آنتیبادی اگر زودهنگام و پیش از تولید آنتیبادی در بدن صورت بگیرد، نمیتواند نتیجه درستی ارائه دهد. به همین خاطر توصیه شده برای انجام تست آنتی باید دست کم ۱۴ روز از شروع بیماری گذشته باشد. از طرفی، احتمال بروز نتایج مثبت کاذب در این تست به خاطر تعامل با بیماریهای دیگر زیاد است؛ به این معنی که تست ممکن است آنتیبادی تولید شده علیه بیماری دیگر را به اشتباه برای ویروس کرونا تشخیص بدهد.
تستهای آنتیبادی از دو روش ELISA و روش تست فوری یا ایمونوکروماتوگرافی استفاده میکنند که روش اول نیازمند آزمایشگاه و منابع است و نتیجه آزمایش ۱ تا ۵ ساعت طول میکشد. تست فوری اگرچه جواب آزمایش را بین ۱۵ تا ۳۰ دقیقه آماده میکند، تنها قادر است بگوید آیا آنتیبادی علیه کرونا در بدن وجود دارد یا خیر، اما نمیتواند مقدار آن را مشخص کند.
تست RT-LAMP
تکنیک تکثیر ایزوترمال متصل به حلقه (LAMP) فرایندی مشابه PCR برای تکثیر DNA است، با این تفاوت که به جای روش گرم و سرد کردن، در دمای ثابت نسخههای بیشتری از RNA ویروس را تولید میکند و بدین ترتیب میتواند نتیجهای بسیار سریعتر از PCR ارائه بدهد.
در تست LAMP از سوابی برای نمونهگیری از مخاط بینی یا گلو یا مخاط ناشی از سرفههای شدید استفاده میشود. استفاده از سواب در این تست به اندازه PCR آزاردهنده نیست. نمونهها سپس در ویالهای معرف که حاوی موادی برای تشخیص RNA هستند، قرار میگیرند و بعد در دستگاهی مخصوص به مدت ۲۰ دقیقه گرم میشوند. این دستگاه سپس نمونه را بررسی کرده و مشخص میکند آیا RNA ویروس کرونا در آن وجود دارد یا خیر.
تست LAMP از مقدار حساسیت و دقت بالای PCR برخوردار است و مدتزمان مشخص شدن نتیجه آن بسیار کمتر از تست PCR است. با این حال این تست هنوز بهطور گسترده در دسترس نیست و در اکثر کشورها از جمله ایران از همان تست PCR استفاده میشود.
تست CRISPR

محققان با استفاده از تکنولوژی ویرایش ژن CRISPR به آزمایشی دست یافتند که قادر است ویروس کرونا را تنها در ۵ دقیقه تشخیص بدهد. تست CRISPR نیاز به تجهیزات آزمایشگاهی گرانقیمت ندارد و میتواند در مطب پزشکان، مدارس و ساختمانهای اداری انجام شود.
روش کار تست CRISPR به این صورت است که زنجیرهای متشکل از ۲۰ باز RNA را که مختص ویروس کرونا است، شناسایی میکند و این کار را با ایجاد «راهنما» RNA که مکمل توالی هدف است و میتواند در محلول به آن متصل شود، انجام میدهد.
وقتی راهنما به زنجیره هدف متصل میشود، ابزار CRISPR موسوم به «قیچی» Cas13 روشن میشود و RNA-های تکرشتهای مجاور را از هم جدا میکند. بر اثر این برشها، ذره فلورسنتی در محلول آزاد میشود. هنگامی که نور لیزر به نمونه تابیده میشود، ذره فلورسنت آزاده شده روشن میشود و خبر از وجود ویروس کرونا در نمونه میدهد.
تست CRISPR همانند PCR از دقت و حساسیت بالایی برخوردار است و قدرت روشنایی فلورسنت متناسب با مقدار RNA ویروس در نمونه است؛ به این معنی که با انجام این آزمایش نهتنها مشخص میشود فرد به ویروس کرونا مبتلا است، بلکه چه مقدار از این ویروس در بدن او حضور دارد. با این حال، برای انجام این تست لازم است محققان ابتدا هر RNA احتمالی ویروس را تکثیر کرده و بعد آن را در تست به کار ببرند تا شانس تشخیص ردی از ویروس بالا برود. این امر باعث افزایش پیچیدگی، هزینه و زمان انجام فرایند شده و نیازمند استفاده از مواد شیمیایی کمیاب است.
انواع تست کرونا در خانه

در برخی از کشورهای اروپایی نظیر فرانسه «کیتهای خودآزمای خانگی» مخصوص بیماری کووید ۱۹ موجود است که شهروندان میتوانند از داروخانهها تهیه کنند. این کیتها از نوع تست آنتیژن هستند و میتوانند بدون نیاز به نمونهبردار متخصص یا آزمایشگاه جواب آزمایش را در کمتر از ۳۰ دقیقه مشخص کنند. با این حال، این کیتها در همه جا موجود نیستند و دقت آنها حدود ۲۰ درصد از تستهای PCR کمتر است.
تست خانگی دیگری در برخی از کشورها موجود است که نیازی به سواب مخاط بینی ندارد و از بزاق دهان نمونهگیری میکند. در این تست، فرد مشکوک به بیماری کرونا حدود دو میلیمتر بزاق دهان خود را درون ظرف نمونهگیری قرار میدهد و آن را برای دریافت نتیجه به آزمایشگاه میفرستد. در آزمایشگاه این نمونه توسط تکنولوژی LAMP آزمایش میشود و نتیجه بهصورت پیامک به فرد ارسال میشود.
این مدل تست اگرچه بهراحتی در خانه انجام میگیرد و نیازی به حضور متخصص در محل ندارد، برای اعلام نتیجه همچنان به ۴۸ ساعت زمان نیاز دارد.
در ایران تست خانگی کرونا همچنان از نوع PCR و آنتیبادی است و به حضور نمونهبردار در محل و بررسی تست در آزمایشگاه نیازمند است. در این روش فرد مشکوک به کرونا به جای حضور در کلینیک برای انجام آزمایش، از طریق وبسایت، وقت میگیرد و نمونهبردار به خانه او اعزام میشود تا مراحل تست PCR یا آنتیبادی را در محل انجام دهد. جواب تست هم بعد از بررسی در آزمایشگاه حداکثر تا ۴۸ ساعت به خانه ارسال میشود. هزینه درخواست تست خانگی کرونا در حال حاضر حدود یکسوم هزینه خود تست است.
تفسیر جواب تست کرونا
در آزمایشهای تشخیصی از جمله تست PCR و آنتیژن، جواب منفی به این معنی است که تست ردی از ویروس SARS-CoV-2، عامل بیماری کرونا، را در بدن فرد پیدا نکرده و نتیجه منفی یعنی این ویروس در بدن پیدا شده و فرد به احتمال بسیار زیاد مبتلا به کرونا است.
با این حال، هیچ تستی بیعیب و نقص نیست و همیشه این احتمال وجود دارد که جواب آزمایش اشتباه باشد. در این موارد، نتیجه منفی کاذب به این معنی است که تست میگوید فرد کرونا ندارد، درحالیکه دارد و نتیجه مثبت کاذب به این معنی است که تست فرد را مبتلا به کرونا تشخیص داده درحالیکه سالم است.
به همین خاطر، اگر علائم بیماری در شما وجود داشت، اما جواب تست PCR منفی بود، بهتر است در خانه بمانید و فاصله خود را با دیگران حفظ کنید، چرا که نتیجه ممکن است منفی کاذب باشد.
در تستهای سرولوژی یا آنتیبادی، نتیجه منفی میگوید که تست ردی از پادتن علیه ویروس کرونا پیدا نکرده است. البته این همیشه به این معنی نیست که فرد هرگز در معرض ویروس کرونا نبوده است، چرا که تولید پادتن در بدن دست کم دو هفته بعد از بروز بیماری طول میکشد و اگر این تست زودتر انجام شود، نتیجه درست نخواهد بود. به همین خاطر توصیه شده برای انجام تست آنتیبادی باید حداقل ۱۴ روز از بروز علائم بیماری در فرد گذشته باشد.
به همین شکل، اگر نتیجه تست سرولوژی مثبت شد، به این معنی نیست که فرد حتما در حال حاضر به کرونا مبتلا است، بلکه این نتیجه فقط به شما میگوید که فرد زمانی در معرض ویروس قرار گرفته و سیستم ایمنی بدن او علیه ویروس پادتن تولید کرده است.
متأسفانه دانشمندان هنوز نمیدانند این پادتنها تا چه مدت در بدن فعال هستند و چقدر از بدن در مقابل ابتلای بعدی به ویروس کرونا محافظت میکنند؛ به همین خاطر از نتیجه مثبت تست سرولوژی نباید اینطور برداشت شود که فرد دیگر به ویروس کرونا مبتلا نخواهد نشد.
جدول انواع تست کرونا
انواع تست کرونا | تست مولکولی/ژنومی | تست آنتیژن/LFT | تست آنتیبادی /سرولوژی |
|---|---|---|---|
هدف تست | تشخیص ویروس زنده در بدن | تشخیص ویروس زنده در بدن | تشخیص واکنش دفاعی بدن به ویروس |
تکنیک | تست RT-PCR تست بالینی RT-LAMP تست CRISPR | تست فوری آنتیژن | تست ELISA تست فوری (ایمونوکروماتوگرافی) |
تست در جستجوی چیست؟ | به دنبال ماده ژنتیکی ویروسی (RNA) در نمونهای که از بیمار گرفته شده (معمولا سواب بینی) | به دنبال ماده ژنتیکی ویروسی (RNA) در نمونهای که از بیمار گرفته شده (معمولا سواب بینی) | به دنبال پاسخ ایمنی (آنتیبادی) علیه ویروس در مایعات بدن بیمار (معمولا خون) |
تست مثبت به چه معنی است؟ | ویروس در بدن وجود دارد | ویروس در بدن وجود دارد | بیمار در معرض ویروس بوده و در حال بهبودی است یا بهبود یافته |
مزایا | تست PCR: حساسیت و دقت بسیار بالا تست RT-LAMP: عملکردی مشابه PCR اما قابل انجام بهصورت بالینی؛ جواب آزمایش کمتر از یک ساعت تست CRISPR: عملکردی مشابه PCR اما قابل انجام بهصورت بالینی؛ جواب آزمایش ۱۵ تا ۳۰ دقیقه | فرایند آسان و ارزان؛ جواب آزمایش ۱۵ تا ۳۰ دقیقه؛ قابل انجام بهصورت بالینی؛ دقت بالا | تست ELISA: قابلاطمینانتر از تست فوری؛ ارائه اطلاعات کمی در مورد غلظت آنتیبادی در خون تست فوری: نیاز به منابع کمتر از ELISA؛ قابل انجام بهصورت بالینی؛ جواب آزمایش ۱۵ تا ۳۰ دقیقه |
معایب
| تست PCR: نیاز به آزمایشگاه؛ نیاز به نیروی متخصص؛ مدتزمان طولانی نتیجهگیری (۲۴ تا ۷۲ ساعت)؛ کمبود کیتهای تست؛ قیمت بالا تست RT-LAMP: هنوز برای تست بالینی موجود نیست؛ قیمت نامشخص تست CRISPR: هنوز برای تست بالینی موجود نیست؛ قیمت نامشخص | حساسیت کمتر نسبت به تست PCR | اشتباه زیاد در نتیجهگیری در صورت انجام آزمایش زودهنگام و پیش از تولید آنتیبادیها بدن احتمال نتایج مثبت کاذب به خاطر تعامل با بیماریهای دیگر تست ELISA: نیاز به آزمایشگاه؛ نیاز به منابع زیاد؛ مدتزمان طولانی نتیجهگیری (۱ تا ۵ ساعت) تست فوری: تنها اطلاعات کیفی درباره وجود یا نبود آنتیبادیها ارائه میدهد |
آیا شما تجربه انجام هیچ کدام از این تستها را دارید؟ مقدار دقت تشخیص آنها چقدر بوده است؟